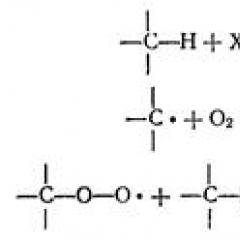
ماهیت رشد سالمونل بر روی رسانه های تغذیه ای. سالمونلا بیماریزا
دیابت شکر - یک بیماری سیستمیک یک طبیعت ناهمگن، در نتیجه یک نتیجه مطلق (I نوع) یا نسبی (II نوع) کمبود انسولین، منجر به نقض متابولیسم کربوهیدرات و سپس به نقض انواع مختلفی از متابولیسم و \u200b\u200bآسیب به تمام سیستم های عملکردی این بدن.
در دیابت، ماکرو و میکروينگاتي توسعه مي يابد، به عنوان مثال، عروق كليبر كوچك کوچک و بزرگ تحت تأثير قرار مي گيرند. بنابراین، با دیابت Mellitus، آسیب عروق تعمیم یافته است.
در نتیجه، انتقال خون به اندام ها و بافت های بدن مختل می شود، که منجر به نقض عملکرد آنها می شود، که می تواند خطر ابتلا به بیمار را در موارد پیشرفته نشان دهد.
طبقه بندیطبقه بندی WHO در حال حاضر در سال 1999 به رسمیت شناخته شده است، که بر اساس آن نوع زیر دیابت متمایز است:
1) دیابت نوع I:
a) autoimmune؛
ب) idiopathic؛
2) دیابت نوع II؛
3) انواع خاصی از دیابت؛
4) دیابت حاملگی.
دیابت نوع I (وابسته به انسولین) با یک ضایعه مخرب مشخص می شود؟ - سلول های پانکراس، که منجر به توسعه کمبود انسولین مطلق می شود.
دیابت نوع II با کمبود انسولین نسبی و مقاومت بافت به انسولین مشخص می شود.
علاوه بر این، با دیابت نوع II، نقص ترشح انسولین غالب را می توان مشاهده کرد و مقاومت بافت ها به آن می تواند وجود داشته باشد و وجود داشته باشد. سایر انواع دیابت می تواند به عنوان یک نتیجه از فرآیندهای پاتولوژیک مختلف در بدن رخ دهد. این می تواند یک تابع نقص باشد؟ - یک شخصیت ژنتیکی، یک اثر ژنتیکی، اثر ژنتیکی انسولین بر روی بافت، بیماری های مختلف از قسمت غدد درون ریز پانکراس، انواع غدد درون ریز، دیابت تحت تاثیر دارو یا دیگران است مواد شیمیاییتأثیر عوامل عفونی نیز ممکن است رخ دهد و اشکال غیر معمول دیابت، به عنوان یک قاعده، به طور طبیعی،
همچنین، در موارد نادر، سندرم های ژنتیکی مختلف در ترکیب با دیابت رخ می دهد. دیابت حاملگی به طور انحصاری در دوران بارداری مشخص می شود.
نقص های ژنتیکی زیر: MODY-1، MODY-2، MODY-3، MODY-4، جهش DNA میتوکندری و سایر نقص های ژنتیک انسولین (مقاومت به انسولین، لپرکاونیزم، Raken - Mendenhell سندرم، دیابت لیپواتروفیک، و غیره).
پانکراتیت، آسیب های پانکراس، پانکساکتومی، نئوپلاسی، فیبروز کیستیک، هموکوروماتوز و پانکراتوپاتی فیبروکاکولار، بیماری های بخش غول پیکر پانکراس هستند که قادر به تحریک دیابت هستند.
غدد لنفاوی دیابتیوژنی شامل آکرومگالی، سندرم کوشینگ، Glucagonoma، Feuhroomocytoma، تیروتوکسیکوز، سموتوستاتین، آلدوستروما و غیره است.
توسعه دیابت قادر به تحریک تعدادی از مواد شیمیایی دارویی و سایر مواد شیمیایی مانند واکر، پنتامیدین، اسید نیکوتین، گلوکوکورتیکوئید، هورمون های تیروئید، دیازاکسید، آگونیست ها، آگونیست ها، ترانسفید، دیازاکسید، ترانسفید، دیللانتین،؟ - اینترفرون و غیره
دیابت شکر می تواند چنین عفونت هایی را به عنوان سرخای مادرزادی، سیتومگالوویروس و برخی دیگر ایجاد کند.
با دیابت، سندرم های ژنتیک زیر ترکیب شده اند: سندرم داون، سندرم Klinfelter، سندرم ترنر، سندرم Tolframa، Attreyaha Ataksia، Khorea Genton، سندرم لورنز - Muna - Bidla، دیستروفی سیوتونیک، پورفیری، پرادر - ویلیدی و برخی از سندرم های دیگر.
درمانگاهتمام علائم دیابت را می توان به دو گروه تقسیم کرد: علائم هیپرگلیسمی و علائم خاص دیابت نوع I یا نوع II.
علائم هیپرگلیسمی زیر است: تشنگی، پلیوریا، خارش پوست و افزایش گرایش به عفونت های مختلف.
در صورتی که تمام علائم فوق به عنوان یک نتیجه از شکر ناکافی بوجود می آیند، آنها به عنوان نشانه ای از عدم توانایی دیابت در نظر گرفته می شوند.
شکایات خاص برای دیابت نوع I کاهش قابل توجهی در وزن بدن، ضعف است که می تواند بیان شود، کاهش عملکرد، افزایش بیماران خواب آلودگی.
در برخی موارد، توسعه بیماری با افزایش اشتها مشخص می شود. همانطور که بیماری پیشرفت می کند، کاهش اشتها تا بی اشتهایی در برابر پس زمینه کتواسییدوز کاهش می یابد. حالت کتواسییدوز با ظهور بوی استون از دهان مشخص می شود، تهوع اشاره شده است، استفراغ، که با ظهور درد شکمی مشخص می شود، از بین می رود، که معمولا با توسعه حالت کمیتوز به پایان می رسد ، یعنی کما کتواسیدیوتیک.
ظهور چنین علائمی با دیابت نوع I به عنوان یک نتیجه از کمبود انسولین مطلق در بدن بیمار رخ می دهد. دیابت نوع II بیشتر به آرامی است. علائم هیپرگلیسمی معمولا به طور متوسط \u200b\u200bبیان می شود و در برخی موارد آنها در دسترس نیستند.
معمولا تشخیص دیابت یک معاینه تصادفی با بررسی معمول جمعیت است. کار در نوع II دیابت Mellitus بدون تغییر باقی می ماند، اشتها شکسته نشده است، اما حتی می تواند افزایش یابد.
در اغلب موارد، توسعه دیابت نوع II دارای وزن بیش از حد بدن است. این فرم دیابت با وجود پیشگیری از ارثی مشخص می شود و پس از 40 سال، خود را در موارد معمول نشان می دهد.
تشخیص دیابت Mellitus II گاهی اوقات می تواند توسط یک غدد درون ریز تحویل داده شود، اما یک پزشک از جهت گیری کاملا متفاوت، مانند یک متخصص زنان، متخصص اورولوژیست، متخصص پوست یا یک چشم انداز.
مشکوک به حضور دیابت نوع II شرایط پاتولوژیک زیر بدن است: فرایندهای مزمن فلز بر روی پوست، نئوروبیوز لیپوئید، کاندیدیازیس پوست و غشاهای مخاطی، پوسیکولوز، عفونت های مزمن ادراری، مزمن مزمن، کاتاراکت، کرونیکل واژینال، آمنوره و بیماری های التهابی اندام های تناسلی شخصیت های غیر اختصاصی در زنان.
نوع I دیابت نوع I با توسعه حاد مشخص می شود. در بعضی موارد، اولین نشانه ای از حضور دیابت نوع I می تواند یک اختلال از آگاهی تا یک حالت کموتوز باشد که معمولا در برابر پس زمینه هر بیماری عفونی رخ می دهد. دیابت شکر با حضور عوارض مشخص می شود که می تواند تیز و مزمن باشد.
عوارض حاد با دیابت نوع I Mellitus یک کما کتوسیدیوتیک است. برای دیابت نوع II، یک عارضه مشخصه ای است که یک کاما هیپروسمولار است که به ندرت توسعه می یابد.
به عنوان یک نتیجه، وضعیت هیپوگلیسمی، یا یک کما هیپوگلیسمی، که نمونه ای از هر دو نوع دیابت است، ممکن است در درمان ناکافی انجام شود. عوارض مزمن یا دیررس دیابت چندین سال بعد از ابتدای بیماری رشد می کنند و ویژگی های I و II را مشخص می کنند.
چنین عوارضی ماکروانژیوپاتی، نفروپاتی، رتینوپاتی، نوروپاتی، سندرم پا دیابتی است. توسعه این عوارض با یک وضعیت طولانی مدت هیپرگلیسمی در هر نوع دیابت همراه است.
تشخیص آزمایشگاهیدر مورد تعیین مقدار گلوکز پس از وعده های غذایی، محتوای گلوکز بین مقادیر 5.6-6.7 متغیر است، سپس برای تایید تشخیص لازم است که آزمون تحمل گلوکز انجام شود. قبل از انجام آزمایش، بیمار به مدت 12 ساعت غذا نمی خورد.
برای این، آزمون در صبح بر روی معده خالی انجام می شود. ظرف مدت 3 روز، یک رژیم غذایی باید به بیمار و یا بارگیری نمونه را به پیروی از بیماران مویرگی در حدود 1.1 میلی مول در لیتر در مقایسه با خون وریدی افزایش دهد. پلاسمای خون حاوی گلوکز 0.84 mmol / l کمبود خون جامد است. اگر محتوای گلوکز بدون هیچ گونه اطلاعات اضافی نشان داده شود، در مورد خون مویرگی جامد گفته شده است.
در صورتی که بیمار دارای نشانه هایی از داشتن دیابت باشد، برای تشخیص، لازم است تنها زمانی که مقدار قند خون بیش از 10 mmol / L را در هر زمان ذکر کنید.
تشخیص دیابت قابل اعتماد است اگر محتوای قند خون برابر با بیش از 6.7 میلی مولکول در لیتر باشد. اگر مربوط به محتوای مطلوب کربوهیدرات ها باشد. در عین حال، بیمار دریافت پذیرش داروهایی مانند دیورتیک های تیازید، پیشگیری از بارداری های مختلف و گلوکوکورتیکوئید ها را لغو می کند.
تست تحمل گلوکز خود این است که 75 گرم گلوکز در 250 تا 300 میلی لیتر آب رقیق شده با یک معده خالی رقیق شده است. 2 ساعت بعد از آن، محتوای گلوکز در خون تعیین می شود. موارد زیر به نظر می رسد: محتوای قند خون یک معده خالی \u003c6.7 میلی مول در لیتر، پس از 2 ساعت - \u003c7.8 mmol / l. اگر بیمار مبتلا به دیابت باشد، محتوای گلوکز 6.7 mmol / l و 2 ساعت پس از بار - 11.1 mmol / l است.
در مورد اختلال تحمل گلوکز، مقدار گلوکز بر روی معده خالی 6.6 mmol / l است، و پس از 2 ساعت در محدوده 7.8 - 11.1 میلی مول در لیتر است. در مورد یک بیمار، انواع مختلف اختلال جذب در روده در روده، آزمایش تحمل گلوکز ممکن است مثبت باشد، I.E. محتوای گلوکز در خون در محدوده طبیعی قرار می گیرد.
هنگامی که خون برای تعیین محتوای گلوکز از بین می رود، اولین قطره برای این برای این استفاده نمی شود. این به خاطر این واقعیت است که کسانی که برای ضد عفونی استفاده می شوند حاوی الکل در ترکیب آنها هستند که سطح گلوکز را افزایش می دهد. سطح افزایش گلوکز را می توان در موارد حضور در بیماران مبتلا به بیماری های التهابی، پس از استرس زا، جراحات مختلف پس از مداخلات عملیاتی در معده تعیین کرد، هنگام تغییر بخش طبیعی غذا توسط روده و سایر ایالت ها.
به گفته WHO، تشخیص دیابت، وابستگی به حضور یکی از سه شرایط زیر است:
1) حضور علائم دیابت، مانند پلیوریا، پلیدیپی، کاهش وزن بدن پیشرونده، همراه با محتوای گلوکز خون برابر یا بزرگ از 11.1 میلی مول در لیتر در تعیین زمان تصادفی؛
برای تمایز نوع دیابت، تعریف محتوای C-peptide مورد استفاده قرار می گیرد. مقدار آن به طور غیر مستقیم نشان دهنده توانایی سلول های B از پانکراس برای ترشح انسولین است.
این سلول ها توسط Proinsulin سنتز می شوند که شامل A-، V- و C- زنجیره می شود. در آنها، پپتید C و تشکیل انسولین فعال در آنها رخ می دهد. C-peptide و انسولین فعال سقوط به جریان خون در همان مقدار. 50٪ انسولین به کبد متصل می شوند.
در جریان خون محیطی، انسولین نیمه عمر حدود 4 دقیقه دارد. C-peptide به کبد متصل نیست. این نیمه عمر حدود 30 دقیقه دارد. C-peptide به گیرنده های محیطی متصل نیست.
اگر در یک مطالعه معده خالی، محتوای پپتید C \u003c0.4 nmol / l باشد، این نشان می دهد که این نشان می دهد درجه بالا حضور بیمار مبتلا به دیابت نوع I. یک آموزگار بیشتر تست با استفاده از تحریک است (به عنوان مثال، یک آزمون با آزمون گلوکاگون گسترده است). در ابتدا، محتوای پپتید C از معده خالی تعیین می شود.
سپس 1 میلی لیتر گلوکاگون به صورت داخل وریدی تزریق می شود. 6 دقیقه پس از آن، محتوای پپتید C نیز تعیین می شود.
میز 1
فعالیت های مناسب ترشحی؟ سبد های پانکراس با محتوای خالی خالی از معده خالی بیش از 0.6 نانومول بر لیتر و پس از تحریک بیش از 1.1 نانول بر لیتر مشخص می شود. اگر محتوای پپتید C پس از تحریک 0.6 nmol / l و کمتر باشد، بیمار مورد نیاز انسولین درونی است. در مورد آزمون در زمینه پراکندگی فرآیندهای متابولیک در دیابت، این امر آموزنده نیست.
هنگامی که تخفیف، وضعیت هیپرگلیسمی مشاهده می شود، که به نوبه خود منجر به آسیب می شود؟ سلول های پستان و به دست آوردن نتایج آزمون نادرست با گلوکاگون. استفاده طولانی مدت از آماده سازی انسولین در درمان دیابت Mellitus بر نتایج آزمایشات انجام نمی شود.
روش های آزمایشگاهی و تعیین کیفیت جبران خسارت برای دیابت استفاده می شود. برای این منظور، محتوای گلوکز به عنوان یک معده خالی و پس از غذا، محتوای گلوکز در ادرار، مقدار عمومی (نگاه کنید به جدول 1) کلسترول تعیین می شود. بیشترین اهمیت در این موضوع، محتوای یک هموگلوبین گلیکوز شده در خون (HBA 1) (جدول در I. I. Dedov) است. ارزیابی کیفیت درمان تحت دیابت به طور جداگانه به صورت جداگانه انجام می شود.
به عنوان یک نتیجه از دوره طولانی مدت بیماری، افزایش خطر ابتلا به عوارض دیابت دیابت.
بنابراین، در آن افرادی که دیابت نوع I اخیرا تشخیص داده می شوند، لازم است برای مدت زمان طولانی به یک مقدار قند خون طبیعی برسد.
در بیماران مبتلا به دیابت درازمدت، دستاورد سطح طبیعی گلیسمی مناسب نیست.
علت، پاتوژنز و ویژگی های دیابت نوع I نوعدیابت نوع I یک بیماری از طبیعت اتوایمیون است که می تواند به عنوان یک نتیجه از نفوذ هر عفونت ویروسی به بدن، و همچنین تحت تاثیر تعدادی از عوامل دیگر محیط خارجی، که بر پس زمینه ژنتیک تاثیر می گذارد، توسعه یابد مستعد ابتلا به دیابت شکر موجود در این فرد.
با تأثیر عوامل پاتولوژیک بر پارچه پانکراس، تغییر ساختار آنتی ژن های سطحی وجود دارد؟ - سلول ها، که منجر به توسعه یک روند خود ایمنی می شود.
تحت تاثیر آن، غدد پانکراس توسط سلول های ایمنی بدن نفوذ می کنند، به عنوان مثال، توت فرنگی توسعه می یابد. این، به نوبه خود منجر به تخریب آسیب دیده می شود؟ - سلول ها. کاهش تحمل گلوکز با مرگ حدود 75٪ مشاهده می شود؟ - سلول های پانکراس.
اگر وضعیت استرس زا در این زمینه وجود داشته باشد، به عنوان مثال، جراحی یا معرفی به بدن یک عامل عفونی، اولین علائم دیابت ظاهر می شود.
اگر 80-90٪ تحت تاثیر قرار گیرند؟ - انواع، سپس دیابت نوع I بدون تاثیر عوامل اضافی به صورت بالینی ظاهر می شود.
خواص آنتی ژنیک؟ سلول های پانکراس ممکن است تحت تاثیر تعدادی از عواملی که می توانند عفونت های ویروسی باشند، تاثیر عوامل ژنتیکی، عوامل محیط، و همچنین ماهیت تغذیه.
نقش اصلی در توسعه دیابت متعلق به عفونت عامل عفونی است، همانطور که با تعیین بسیار مکرر در خون بیماران مبتلا به آنتی بادی ها به عنوان ویروس های سرخ، سیتومگالوویروس، ویروس ویروس، ویروس کوکنگ، ویروس انسفالومیلیت و یک عدد نشان داده شده است از دیگران. داده های داده شده از آنتی بادی ها معمولا بسیار زیاد است. در صورتی که یک زن در دوران بارداری سرخجه دریافت کرد، حدود 25 درصد موارد در کودک خود، دیابت نوع I در طول زندگی توسعه می یابد.
همچنین اطلاعات مربوط به وجود یک استعداد ژنتیکی به توسعه دیابت نوع I وجود دارد، اما نقش آن هنوز کاملا روشن است. توسعه این بیماری بیشتر احتمال دارد HLA DR 3، DR 4 و DQ Haplotypes داشته باشد.
در مورد نوع I نوع دیابت نوع I، احتمال توسعه پاتولوژی مشابه در کودک 5٪ تجاوز نمی کند، در حضور یک بیماری در احتمال مادران بیش از 2.5٪ نیست.
در مورد حضور دیابت نوع I در هر دو والدین، احتمال توسعه آسیب شناسی در یک کودک افزایش می یابد و حدود 20٪ است. ماهیت ارثی این بیماری تنها در 5 تا 10 درصد از کودکان مبتلا به دیابت دیده می شود.
خطر ابتلا به دیابت قند در SIBS بستگی به درجه هویت HLA آنها دارد ... در صورتی که SIBS دارای HLA یکسان باشد، احتمال توسعه بیماری حدود 18٪ است. اگر HLA SIBS یکسان نیست، احتمال ابتلا به دیابت شکر کوچک است.
دیابت نوع I نوع I نوع زیر 40 سال، و اغلب در 14 سال آشکار می شود. تصویر بالینی در هر مورد فردی خواهد بود. در دیابت، کاهش تعداد انسولین ترشح شده، که منجر به توسعه هیپرگلیسمی می شود. در عین حال، Osmolarity افزایش می یابد، که باعث ظهور دیورز اسمزی می شود.
علاوه بر این، مرکز تشنگی که در مغز واقع شده است، تحریک می شود، که تشنگی افزایش یافته برای این آسیب شناسی را توضیح می دهد.
با کاهش میزان گلوکز در خون، گلیکوژنولیز در کبد افزایش می یابد. این مکانیزم به پوشش هزینه های انرژی بدن هدایت می شود. فعال شدن گلیکوژنولیز به علت تأثیر هورمونهای همراه، مانند: گلوکاگون، کورتیزول، کاتچولامین، هورمون رشد رخ می دهد. دیابت نوع I نوع I را با یک محتوای انسولین کوچک در خون یا عدم وجود کامل آن مشخص می کند.
این سنتز طبیعی گلیکوژن و سپرده آن در کبد رخ نمی دهد. در پاسخ به انتشار هورمون های کنونی، تقویت فرایندهای گلیکوژنولیز به اندازه کافی هزینه های انرژی بدن وجود ندارد و افزایش سطح گلیسمی رخ نمی دهد. در پاسخ به عمل هورمونهای ضد رویی، فرآیند گلوکزوژنز فعال می شود، که می تواند منجر به اختلال شدید بیمار تا تشکیل یک کما کتوسیدیوتیک شود.
انسولین به طور معمول منجر به افزایش پروتئین و سنتز چربی در بدن می شود، به عنوان مثال، اثر آنابولیک دارد. در صورت کاهش در محتوای انسولین در خون، نقض جریان این فرآیندها وجود دارد که منجر به کاهش توده بدنی بیماران می شود، ظهور ضعف عضلانی پیشرفته و کاهش ظرفیت کاری تا از دست دادن کامل آن.
عدم وجود انسولین در بدن منجر به فعال شدن پروتئولیز و گنجاندن گلوکگنز با ظهور اسیدهای آمینه آزاد در جریان خون می شود. کاهش توده عضلانی وجود دارد. فرایند جریان اکسیژن به بافت های بدن مختل می شود، به عنوان مثال، هیپوکسیا توسعه می یابد، که به دلیل این واقعیت است که حدود 20٪ هموگلوبین گلیکولیزه شده است.
تخفیف فرآیندهای متابولیک و توسعه کما کتواسییدوتیک ممکن است بر روی عفونت های مختلف یا آسیب های مختلف بوجود آید. افزایش سطح قند خون در همان زمان باعث افزایش دیورز و کم آبی بدن می شود. با کمبود انسولین در جریان خون، فعال سازی لیپولیاز رخ می دهد، که به نوبه خود منجر به افزایش مقدار اسیدهای چرب آزاد در خون می شود.
از آنجایی که با دیابت، فرایندهای سنتز FIR در کبد نقض می شوند، اسیدهای چرب آزاد در فرایند کتوژنز گنجانده شده اند. در عین حال، چنین محصولاتی از آسیب های متابولیک اختلال در خون به عنوان استون و اسید استون اسید ظاهر می شود. آنها بدن کتون هستند و منجر به توسعه کتوز، و سپس کتواسییدوز می شود. در صورتی که بدن همچنان مایع را از دست بدهد، به عنوان مثال، کما کتواسیدیوتیک به کم آبی بدن می آید. به نظر می رسد در اجسام کتونی جریان خون باعث تحریک پریتونین و ظهور علائم شکم حاد، به عنوان مثال pseudoperitonitis توسعه می یابد. علاوه بر این، تهوع و استفراغ ممکن است ظاهر شود، که باعث مشکلات در تشخیص می شود. برای تعیین تشخیص صحیح، لازم است مطالعه خون و بیمار ادرار برای حضور بدن کتون و گلوکز انجام شود.
دیابت نوع I می تواند خود را در کودکان مبتلا به پیلونفریت یا عفونت دستگاه ادراری آشکار سازد. پس از شروع درمان دیابت، آماده سازی انسولین برای یک دوره نسبتا طولانی دارو ممکن است کوچک و حتی کمتر از 0.3 واحد / کیلوگرم باشد. این دوره زمانی که دوز باقی می ماند حداقل، با فاز بهبودی نشان داده شده است. در مورد توسعه حالت کتواسییدوز، ترشح انسولین در دسترس است؟ - سلول های پانکراس 10 تا 15 درصد کاهش می یابد. استفاده از آماده سازی انسولین در این دوره منجر به بازسازی عملکرد سلول های حفظ شده می شود.
فراتر از حساب آنها توسط انسولین بدن در حداقل سطح ارائه شده است. در صورتی که بیمار با رژیم غذایی اختصاص داده شده به آن، فعالیت بدنی خود را تطبیق دهد، فاز بهبودی می تواند به اندازه کافی طولانی ادامه یابد.
اگر بدن ترشح باقی مانده انسولین را حفظ می کند و حدود 1 واحد در ساعت است، می تواند سطح پایه هورمون مورد نیاز را در خون جبران کند. ترشح باقی مانده انسولین در بدن ادامه می یابد اگر درمان انسولین از ابتدای بیماری انجام شود.
هنگامی که گلوکز، حتی در مقادیر کمی در ادرار ظاهر می شود و محتوای قند خون 5.5-6.5 mmol / L، پس از 1 ساعت بعد از غذا - بیش از 8 mmol / l در طول درمان با آماده سازی انسولین در دوز 0.3 -0.4 U / کیلوگرم، مرحله بهبودی کامل در نظر گرفته شده است.
علت، پاتوژنز و ویژگی های دیابت نوع II Mellitusدیابت نوع II توسط پاتوژنز آن از اختلالات متابولیک ناهمگن است. این بیماری با انواع تظاهرات بالینی مشخص می شود. دیابت نوع II به دو گروه تقسیم می شود: دیابت Mellitus II و دیابت Mellitus II B. دیابت شکر II و بدون چاقی ادامه می یابد. اغلب تحت ماسک خود را دیابت از شخصیت خود ایمنی پنهان جریان دارد. دیابت شکر II B با حضور چاقی مشخص می شود. در بیماران مبتلا به دیابت Mellitus II A، دستیابی به سطح طبیعی محتوای قند خون، مشکلات خاصی را نشان می دهد، که حتی در هنگام استفاده از داروهای کاهش دهنده شکر قرص در حداکثر دوز مشاهده می شود. پس از حدود 1-3 سال پس از شروع درمان، اثرات کاربرد آنها به طور کامل از بین می رود.
در این مورد، آنها به انتصاب آماده سازی انسولین متوسل می شوند. در دیابت Mela و نوع بیشتر موارد مکرر، یک پلی ایروپاتی دیابتی توسعه می یابد که به سرعت در مقایسه با دیابت نوع II پیشرفت می کند. دیابت نوع II با حضور پیشگیری از ارثی مشخص می شود. احتمال توسعه دیابت این نوع در یک کودک، با وجود یک بیماری مشابه، یکی از والدین حدود 40 درصد است. حضور چاقی در انسان ها به توسعه نقض تحمل گلوکز و دیابت نوع II کمک می کند. چاقی درجه اول خطر ابتلا به دیابت نوع II را افزایش می دهد.
اگر مستقل از متوسط \u200b\u200bباشد، احتمال ابتلا به دیابت 5 بار افزایش می یابد. در چاقی درجه سوم، احتمال ابتلا به دیابت نوع II احتمالا بیش از 10 برابر افزایش یافته است. پاتوژنز توسعه دیابت نوع II شامل چندین مرحله است. مرحله اول با حضور گرایش مادرزادی به چاقی و افزایش قند خون مشخص می شود. مرحله دوم شامل هیپودینامین، افزایش مقدار مواد غذایی مورد استفاده در ترکیب با اختلال ترشح انسولین است؟ - سلول های پانکراس، که منجر به رشد بافت های بدن مقاومت به اثرات انسولین می شود. در مرحله سوم پاتوژنز دیابت نوع II، نقض تحمل گلوکز در حال توسعه است که منجر به سندرم متابولیک می شود. مرحله چهارم با حضور دیابت نوع II در ترکیب با هیپینسلینیزم مشخص می شود. در مرحله پنجم پاتوژنز، عملکرد؟ - سلول ها تخلیه می شوند، که به نوبه خود منجر به ظهور این بیمار نیاز به انسولین خارجی می شود. سرب در توسعه دیابت نوع II، حضور انسولین بافتی است. این به عنوان یک نتیجه از کاهش توانایی عملکردی شکل گرفته است؟ - مخازن پانکراس. چندین مکانیسم نقض عملکرد انسولین تولید سلول.
جدول 2رژیم غذایی توصیه شده برای بیماران مبتلا به دیابت (I. I. I. Dedova. غدد درون ریز)
1. در غیاب آسیب شناسی، انسولین توسط آنها ترشح می شود؟ - سلول ها با فرکانس مشخص، که معمولا 10-20 دقیقه است. در این مورد، محتوای انسولین در خون در معرض نوسان قرار می گیرد.
اگر وقفه در ترشح انسولین وجود داشته باشد، حساسیت گیرنده ها به این هورمون رخ می دهد. دیابت نوع II می تواند با افزایش محتوای انسولین در جریان خون جریان یابد، در حالی که هیچ فرکانس ترشح آن وجود ندارد. در عین حال، نوسانات محتوای خون آن مشخصه بدن طبیعی وجود ندارد.
2. با افزایش سطح قند خون پس از وعده های غذایی، افزایش انتشار انسولین ممکن است رخ دهد. در عین حال، انسولین ترشح شده قادر به خارج شدن از vesicles نیست؟ - سلول ها. سنتز آن در Vezikulach همچنان در پاسخ به افزایش محتوای قند خون، با وجود بیش از حد آن ادامه دارد. محتوای گلوکز برای این آسیب شناسی به مقادیر طبیعی نمی آید (جدول 2 را ببینید).
3. دیابت نوع II با این واقعیت مشخص می شود که مقدار گلوکاگون در بدن با افزایش محتوای قند خون افزایش می یابد. تحت تاثیر ترشح انسولین، نسل گلوکاگون متوقف نمی شود.
4. آیا تخلیه زودرس غده ممکن است رخ دهد، زمانی که انسولین فعال هنوز شکل گرفته است. پروینولین در جریان خون خارج می شود فعالیت علیه هیپرگلیسمی ندارد. Proinsulin می تواند اثر آتروژنیک داشته باشد.
با افزایش مقدار انسولین در خون (hyperinsulinemia)، گلوکز بیش از حد به طور مداوم وارد سلول می شود. این منجر به کاهش حساسیت گیرنده های انسولین و سپس به محاصره آنها می شود. در عین حال، تعداد گیرنده های انسولین به تدریج کاهش می یابد و سرکوب مکانیسم های پس از گیرنده سرکوب می شود، به این ترتیب که انسولین می تواند اثرات آن را به طور غیر مستقیم داشته باشد. در برابر پس زمینه هیپرانسولینمی، گلوکز و چربی وارد بدن به عنوان یک نتیجه از مصرف غذا، در بافت چربی بیش از حد سپرده شده است. این منجر به افزایش مقاومت به انسولین بافت بدن می شود. علاوه بر این، در طی هیپینزولینمی، فروپاشی چربی ها سرکوب می شود، که به نوبه خود، به پیشرفت چاقی کمک می کند. افزایش محتوای قند خون اثر منفی بر توانایی عملکردی دارد؟ سلول های پستان، منجر به کاهش فعالیت های ترشحی آنها می شود.
از آنجا که محتوای بالای گلوکز در خون به طور مداوم ذکر شده است، برای مدت طولانی انسولین توسط سلول ها در حداکثر مقدار تولید می شود که در نهایت منجر به کاهش آنها و خاتمه تولید انسولین می شود. برای درمان، تزریق بیرونی انسولین در هنجار 75٪ از گلوکز مصرف شده در عضلات استفاده می شود، به عنوان یک ذخایر گلیکوژن به تعویق می شود.
به عنوان یک نتیجه از مقاومت بافت عضلانی به یک اثر انسولین، روند تشکیل گلیکوژن از گلوکز در آن کاهش می یابد. مقاومت بافت به سمت هورمون به عنوان یک نتیجه از نسل ژنهایی رخ می دهد که در آن پروتئین های خاص کدگذاری شده اند که گلوکز حمل و نقل را به سلول منتقل می کنند.
علاوه بر این، با افزایش سطح اسیدهای چرب آزاد، تشکیل داده های پروتئین کاهش می یابد، که منجر به اختلال در حساسیت می شود؟ - سلول های گلوکز. این منجر به نقض ترشح انسولین می شود.
سندرم متابولیک. این سندرم پیش از توسعه دیابت نوع II پیش از آن است. یک ویژگی متمایز سندرم دیابت نوع مریض، عدم وجود هیپرگلیسمی پایدار است که با افزایش محصولات انسولین همراه است، که مقاومت در برابر بافت را به هورمون افزایش می دهد.
برای پیشگیری از توسعه دیابت، شما نیاز به رژیم غذایی دارید (جدول 2) و وزن بدن را کاهش دهید. تحت این توصیه ها، خطر ابتلا به دیابت قند 30-50٪ کاهش می یابد.
سندرم متابولیک منجر به توسعه نه تنها دیابت نوع II می شود، بلکه همچنین به آترواسکلروز و پرفشاری خون ضروری است. این سندرم با مقاومت بافتی به انسولین، هیپرانسولینمی همراه است، افزایش محتوای پپتید C در خون، نقض تحمل گلوکز اشاره شده است.
مقدار تری گلیسیرید ها و PNP در خون افزایش می یابد، تعداد HDL کاهش می یابد. در اغلب موارد، بیماران چاقی در نوع شکمی را توسعه می دهند، زنان دارای hyperandrodd هستند، پرفشاری خون شریانی اغلب در حال توسعه است.
اغلب دیابت نوع II به صورت شانس با یک نظرسنجی معمول خون تشخیص داده می شود. بیماران ابتدا می توانند برای مراقبت های پزشکی درخواست کنند، زمانی که عوارض دیابت در حال حاضر دیر شده اند.
یک استثنا یا تایید تشخیص دیابت ضروری است اگر بیمار عفونت های دستگاه ادراری مکرر یا دیستروفی چرب کبد با اولتراسوند تشخیص داده شود. عملا همه بیماران مبتلا به دیابت نوع II از چاقی یک درجه یا دیگر رنج می برند. مقامات اغلب کاهش نمی یابد، اما برعکس ممکن است حتی افزایش یابد.
پارچه های بدن ممکن است کسری انرژی نداشته باشند، که با افزایش ترشح انسولین همراه است. در دیابت نوع II، تولید حداقل انسولین حفظ می شود، که توضیح می دهد غیرقابل توسعه از توسعه حالت کتواسییدوز و کما کتواسییدوتیک.
برای دیابت این نوع، توسعه یک کما هیپروسومولار مشخص می شود. پاتوژنز آن با این واقعیت مرتبط است که بیمار به نظر می رسد پلیوریا به نظر می رسد، به عنوان یک نتیجه از آن بدن از دست می دهد مایع و هیپرزومولاری رشد می کند.
افزایش طولانی و مداوم در مقدار گلوکز در خون منجر به نقض دیدگاه می شود، که می تواند در شکل مبارزۀ بیماری غیر قابل برگشت باشد.
معرفی
مفهوم و گونه
علت و پاتوژنز
الگوی رژیم غذایی
تحقیقات آزمایشگاهی
عوامل خطر و پیش بینی
تشخیص و تشخیص افتراقی
عوارض
علائم و نشانه ها
جلوگیری
نظارت درمانی بیماران مبتلا به دیابت
آناتومی پاتولوژیک دیابت
کما و درمان دیابتی
نتیجه
ادبیات
معرفی
دیابت شکر یک بیماری به علت کمبود مطلق یا نسبی انسولین است و با نقض ناخوشایند متابولیسم کربوهیدرات با هیپرگلیسمی و گلیکوزیوری، و همچنین سایر اختلالات متابولیک مشخص می شود.
در Etiologies، استعداد ارثی، خودایمنی، اختلالات عروقی، چاقی، آسیب های ذهنی و فیزیکی، عفونت های ویروسی مهم هستند.
در نارسایی مطلق انسولین، سطح انسولین در خون به علت نقض سنتز یا ترشحات آن توسط سلول های بتا از جزایر لانگرهانس کاهش می یابد. کمبود انسولین نسبی ممکن است ناشی از کاهش فعالیت انسولین به علت افزایش اتصال به پروتئین، تقویت آنزیم های نابودی کبد، غلبه بر اثرات هورمون و آنتاگونیست های انسولین غیر کرونال (گلوکاگون، هورمونهای قشر آدرنال، تیروئید باشد غده، هورمون رشد، اسیدهای چرب غیر انتگرال)، تغییر حساسیت بافت های وابسته به انسولین به انسولین تغییر می کند.
کمبود انسولین منجر به نقض کربوهیدرات، چربی و متابولیسم پروتئین می شود. نفوذپذیری غشای سلولی گلوکز در بافت چربی و بافت عضلانی کاهش می یابد، گلیکوژنولیز و گلیسوژنز افزایش می یابد، هیپرگلیسمی، گلیکوزوریا، که با پلیوریا و پلیدیپسی همراه هستند، افزایش می یابد. شکل گیری کاهش می یابد و فروپاشی چربی ها کاهش می یابد، که منجر به افزایش سطح بدن کتون (Acetoxus، Beta-hydroxyma و تراکم تراکم اسید استئوآکتیک اسید استون) می شود. این باعث می شود برشی حالت اسید قلیایی نسبت به اسیدوز، ترویج دفع یونهای پتاسیم، سدیم، منیزیم با ادرار، عملکرد کلیه را افزایش دهد.
از دست دادن قابل توجهی از مایع به علت پلیوریا منجر به کم آبی بدن می شود. انتشار پتاسیم، کلرید، نیتروژن، فسفر، کلسیم افزایش یافته است.
مفهوم و نوع
دیابت- این یک بیماری غدد درون ریز است که به دلیل کمبود مطلق یا نسبی انسولین - هورمون پانکراس، یک بیماری غدد درون ریز است. این بیماری منجر به نقض انواع متابولیسم، آسیب به کشتی ها می شود سیستم عصبیو همچنین اندام ها و سیستم های دیگر. طبقه بندی
تمیز دادن: .دیابت وابسته به انسولین (دیابت نوع 1) عمدتا در کودکان و نوجوانان در حال توسعه است؛ .دیابت وابسته به انسولین (دیابت نوع 2) معمولا در بیش از 40 سال بیش از حد وزن دارد. این شایع ترین نوع بیماری است (در 80-85٪ موارد رخ می دهد)؛ .دیابت ثانویه (یا علامتدار)؛ .دیابت باردار .دیابت ناشی از قطع برق برای دیابت نوع 1به دلیل نقض پانکراس، کمبود انسولین مطلق وجود دارد. برای دیابت شکر 2 نوعیادداشت کمبود انسولین نسبی. سلول های پانکراس در همان زمان به اندازه کافی انسولین تولید می کنند (گاهی اوقات حتی افزایش مقدار). با این حال، تعداد سازه ها بر روی سطح سلول مسدود شده یا کاهش می یابد، که تماس خود را با سلول فراهم می کند و به گلوکز خون کمک می کند تا به سلول وارد شود. کمبود گلوکز در سلول ها یک سیگنال برای تولید انسولین حتی بیشتر است، اما این اثر را نمی دهد، و با گذشت زمان، محصولات انسولین به طور قابل توجهی کاهش می یابد. علت و پاتوژنز
پیشگیری از ارثی، اتوایمیون، اختلالات عروقی، چاقی، آسیب های ذهنی و جسمی، عفونت های ویروس مهم هستند. پاتوژنز 1.تولید انسولین ناکافی توسط سلول های غدد درون ریز پانکراس؛ 2. تعامل انسولین با سلول های بافت بدن (مقاومت به انسولین<#"justify">یک بیماری ارثی به دیابت وجود دارد. اگر یکی از والدین بیمار باشد، احتمال ابتلا به دیابت نوع اول برابر با 10٪ است و دیابت نوع دوم 80٪ است الگوی رژیم غذایی
رژیم غذایی مناسب رژیم غذایی این ضروری است. به درستی رژیم غذایی را به راحتی (و اغلب در شدت متوسط) فرم دیابت نوع 2 را انتخاب کنید، شما می توانید درمان مواد مخدر را به حداقل برسانید و حتی بدون آن انجام دهید. توصیه شده و با دیابت Mellitus، از محصولات زیر استفاده کنید: · نان - تا 200 گرم در روز، عمدتا سیاه و سفید یا دیابتی خاص. · سوپ ها، بیشتر سبزیجات. سوپ های پخته شده بر روی گوشت ضعیف یا ماهی های ماهی را می توان بیش از دو بار در هفته مصرف کرد. · گوشت غیر چربی، پرنده (تا 100 گرم در روز) یا ماهی (تا 150 گرم در روز) در فرم پخته شده یا تنگ. · ظروف و دو طرف کروپ، حبوبات، پاستا می تواند گاهی اوقات، در مقادیر کم، کاهش مصرف نان این روزها را کاهش دهد. از خرد کردن بهتر است از بلغور جو دوسر و گندم سیاه، مجاز تر، مروارید، غلات برنج استفاده کنید. اما گونکا بهتر است که حذف شود. · سبزیجات و سبزیجات. سیب زمینی، چغندر، هویج توصیه می شود که بیش از 200 گرم در روز استفاده شود. اما سایر سبزیجات (کلم، سالاد، سالاد، تربچه، خیار، زغال اخته، گوجه فرنگی) و سبزیجات (به جز تند) می تواند تقریبا هیچ محدودیتی در پنیر و فرم پخته شده، گاهی اوقات در کبد مصرف شود. · تخم مرغ - بیش از 2 قطعه در روز: Skeyka، به شکل یک تخمک یا استفاده از هنگام تهیه غذاهای دیگر. · میوه ها و انواع توت ها از گونه های اسیدی و ترش (سیب Antonovka، پرتقال، لیمو، خربزه، توت قرمز ...) - تا 200-300 گرم در روز. · شیر - با اجازه دکتر. محصولات شیری برابر (Kefir، Prostokvasha، Savy Yogurt) - 1-2 عینک در روز. پنیر، خامه ترش، کرم - گاهی اوقات و کمی. · پنیر کلبه با دیابت توصیه می شود که روزانه، تا 100-200 گرم در روز یا به صورت کلبه، پنیر کیک، پودینگ، کاسرول استفاده شود. پنیر کلبه، و همچنین غلات و حبوبات بلغور جو دوسر، سبوس، رزمی، تبادل چربی را بهبود می بخشد و عملکرد کبد را نرمال می کند، مانع تغییرات چربی در کبد می شود. · نوشیدنی ها چای سبز یا سیاه مجاز است، شما می توانید با شیر، چفت کردن قهوه، آب گوجه فرنگی، آب میوه ها از انواع توت ها و میوه های اسید. غذا را با دیابت مصرف کنید لازم نیست کمتر از 4 بار در روز، اما بهتر است - 5-6 بار، در همان زمان. غذا باید غنی از ویتامین ها، میکرو و کلان باشد. سعی کنید غذاهای خود را تا آنجا که ممکن است متنوع کنید، زیرا لیست محصولات مجاز در طول دیابت کوچک نیست. محدودیت های § اول از همه، بعید است که آن را برای کشف کسی، با دیابت Mellitus لازم است که استفاده از کربوهیدرات های راحت با دوام را محدود کنید. این شکر، عسل، مربا و مربا، آب نبات، شیرینی و دیگر شیرینی، میوه های شیرین و انواع توت ها: انگور، موز، کشمش، تاریخ. اغلب حتی توصیه می شود که این محصولات را به طور کامل از بین ببرد، اما فقط با یک نوع شدید دیابت ضروری است. با خفیف و متوسط، تحت کنترل منظم قند خون، استفاده از مقدار کمی شکر و شیرینی کاملا قابل قبول است. § نه چندان دور، به عنوان یک نتیجه از تعدادی از مطالعات، مشخص شد که در پیشرفت دیابت، سهم بزرگی در میزان چربی بالایی از خون وجود دارد. بنابراین، محدودیت مواد غذایی چرب در طول دیابت کمتر از محدودیت شیرینی مهم نیست. مقدار کل چربی های مورد استفاده در آزاد و پخت و پز (روغن خامه ای و سبزیجات، چربی، چربی های آشپزی) نباید بیش از 40 گرم در روز باشد، لازم است به حداکثر رساندن مصرف محصولات دیگر حاوی تعداد زیادی از چربی (گوشت چرب، سوسیس، سوسیس، سوسیس، پنیر، خامه ترش، سس مایونز). § همچنین لازم است که به طور جدی محدود شود، اما بهتر است از غذاهای سرخ شده، تیز، شور، تند و دودی استفاده نکنید، مواد غذایی کنسرو شده، فلفل، خردل، نوشیدنی های الکلی. § و آن را به طور کامل غیر خوب برای محصولات مبتلا به شکر که حاوی در همان زمان بسیاری از چربی ها و کربوهیدرات ها: شکلات، بستنی خامه ای، کیک کیک و کیک ... بهتر است آنها را به طور کامل از رژیم غذایی حذف کنید. تحقیقات آزمایشگاهی
· مطالعه گلوکز خون در معده خالی<#"justify">عوامل خطر و پیش بینی
ارثی وراثت خطر ابتلا به دیابت نوع 1 است. اگر یک کودک دارای یک بیماری ژنتیکی برای توسعه دیابت باشد، تقریبا غیرممکن است که از وقایع نامطلوب جلوگیری شود. عوامل خطر ابتلا به دیابت نوع 2 بر خلاف دیابت نوع 1، 2 نوع بیماری ناشی از ویژگی های زندگی و تغذیه بیمار است. در نتیجه، اگر شما می دانید عوامل خطر ابتلا به دیابت نوع 2، و همچنین سعی کنید از بسیاری از آنها جلوگیری کنید، حتی با بارگذاری وراثت، خطر ابتلا به این بیماری را به حداقل برسانید. عوامل خطر ابتلا به دیابت نوع: · خطر ابتلا به دیابت افزایش می یابد، اگر نزدیکترین بستگان این بیماری را تشخیص دهند؛ · سن بالاتر از 45 سال؛ · حضور سندرم مقاومت به انسولین<#"justify">عوامل خطر ابتلا به دیابت عبارتند از: · استعداد ژنتیکی، · عصب روان شویی و آسیب های فیزیکی، · چاقی · سنگ کانال پانکراس · سرطان پانکراس، · بیماری های دیگر غدد ترشح داخلی، · افزایش سطح هورمونهای هیپوتالاموس هیپوفیز، · یائسگی، · بارداری، · انواع عفونت های ویروسی · استفاده از برخی از داروها، · سوء مصرف الکل · تغذیه غیر متعادل پیش بینی در حال حاضر پیش بینی شده برای همه انواع دیابت به طور مطلوب مطلوب است، با انجام درمان مناسب و انطباق با حالت قدرت ظرفیت باقی می ماند. پیشرفت عوارض به طور قابل توجهی کاهش می یابد یا به طور کامل متوقف می شود. با این حال، لازم به ذکر است که در اغلب موارد، به عنوان یک نتیجه از درمان، علت بیماری حذف نمی شود، و درمان تنها علامت دار است. تشخیص و تشخیص افتراقی
تشخیص دیابت نوع 1 و دوم تسهیل شده توسط حضور علائم اساسی: پلیوریا<#"justify">· غلظت قند (گلوکز) در خون مویرگی یک معده خالی بیش از 6.1 میلی مول در لیتر (میلیمتر در هر لیتر) و 2 ساعت پس از دریافت غذا (گلیسمی پس از رحم) بیش از 11.1 میلی مول در لیتر است؛ · به عنوان یک نتیجه از آزمون گلوکز Beaded<#"justify">دیفرانسیل تشخیص دیابت مشکل دیابت به تازگی در دنیای پزشکی گسترش یافته است. این حدود 40٪ در میان تمام موارد بیماری سیستم غدد درون ریز است. این بیماری اغلب منجر به مرگ و میر بالا و معلولیت های اولیه می شود. برای تشخیص های افتراقی در بیماران مبتلا به دیابت، ضروری است که وضعیت بیمار را شناسایی کنیم، و آن را به یکی از کلاسها می رساند: یک نوع نوروپاتیک، آنژیوپاتیک، ترکیبی از دیابت. بیماران با تعداد ثابت مشابهی از ویژگی های مشابه با یک کلاس تحت درمان قرار می گیرند. در این کار، DIF. تشخیص به عنوان یک کار طبقه بندی ارائه شده است. به عنوان یک روش طبقه بندی، تجزیه خوشه ای و روش متوسط \u200b\u200bMedian استفاده می شود که فرمول های ریاضی هستند. با تشخیص دیفرانسیل دیابت، در هیچ موردی نمی تواند توسط سطوح GC هدایت شود. اگر شک دارید، تشخیص اولیه را مطرح کنید و مطمئن شوید که آن را مشخص کنید. یک شکل صریح یا آشکار از دیابت Mellitus دارای یک تصویر بالینی کاملا مشخص شده است: پلیوریا، پلیدیپسی، کاهش وزن. با مطالعه آزمایشگاهی خون، افزایش محتوای گلوکز مشاهده می شود. در مطالعه ادرار - گلوکزوریا و آتیتی. اگر هیچ علامتی از هيچوم وجود نداشته باشد، اما در طول مطالعه قند خون، مقدار گلوکز افزایش یافته است. در این مورد، تشخیص یا تایید تشخیص در آزمایشگاه، یک آزمایش ویژه برای واکنش به گلوکز انجام می شود. لازم است توجه به نسبت ادرار (تراکم نسبی)، که در طی تجزیه و تحلیل انجام شده در درمان بیماری های دیگر یا معاینه بالینی مورد توجه قرار گیرد. برای dif تشخیص اشکال دیابت، انتخاب درمان و داروهای درمانی، تعیین سطح غلظت انسولین در خون بسیار ضروری است. تعریف انسولین ممکن است در بیماران که آماده سازی انسولین را نداشته باشند. افزایش محتوای انسولین در غلظت کم گلوکز، شاخصی از هیپرینسولامی پاتولوژیک است. سطح بالای محتوای انسولین در خون در طی گرسنگی با افزایش غلظت گلوکز افزایش یافته، شاخصی از عدم تحمل گلوکز و دیابت شکر است تشخیص جامع بیماری ضروری است، با هدف بررسی جدی بدن. تشخیص دیفرانسیل به توسعه دیابت اجازه نمی دهد و به شما اجازه می دهد که درمان لازم را در زمان تجویز کنید. رفتار بیماری انسولین دیابت شکر درمان دیابتالبته، یک دکتر تعیین می کند. درمان دیابت Mellitus شامل موارد زیر است: .رژیم غذایی ویژه: لازم است از بین بردن شکر، نوشیدنی های الکلی، شربت، شیرینی، کوکی ها، میوه های شیرین، از بین برود. غذا باید در بخش های کوچک مصرف شود، بهتر از 4-5 بار در روز. محصولات حاوی جایگزین های مختلف شکر (آسپارتام، ساخارین، زایلویت، سوربیتول، فروکتوز، و غیره) توصیه می شود. .استفاده روزانه انسولین (درمان انسولین) برای بیماران مبتلا به دیابت نوع اول و پیشرفت دیابت نوع دوم ضروری است. این دارو در دستگیره های ویژه سرنگ تولید می شود، که باعث تزریق آسان می شود. در درمان انسولین، لازم است به طور مستقل سطح گلوکز را در خون و ادرار کنترل کنید (با استفاده از نوار های ویژه). .استفاده از قرص کمک به کاهش سطح قند خون. به عنوان یک قاعده، با چنین داروهایی، درمان دیابت قند نوع دوم را آغاز می کنند. هنگامی که پیشرفت بیماری، انسولین مورد نیاز است. وظایف اصلی دکتر در درمان دیابت عبارتند از: · جبران کربوهیدرات. · پیشگیری و درمان عوارض. · عادی سازی وزن بدن. · آموزش بیمار<#"justify">افرادی که از دیابت مبتلا به دیابت رنج می برند، ورزش مفید است. نقش بهبودی نیز در بیماران مبتلا به چاقی کاهش می یابد. درمان دیابت Mellitus برای زندگی انجام می شود. خود نظارت و اجرای دقیق توصیه های پزشک به ما اجازه می دهد از توسعه عوارض بیماری جلوگیری یا به طور قابل توجهی کاهش دهد. عوارض
دیابت شکر باید به طور مداوم نظارت شود !!! با کنترل ضعیف و نه شیوه زندگی مربوطه می تواند نوسانات مکرر و شدید در سطوح قند خون رخ دهد. به نوبه خود منجر به عوارض می شود. اول به حاد، مانند هیپو و هیپرگلیسمی، و پس از یک عارضه مزمن. بدترین چیز این است که آنها در 10-15 سال پس از شروع بیماری ظاهر می شوند، آنها در حال توسعه بی توجه هستند و در ابتدا آنها به رفاه تاثیر نمی گذارند. با توجه به افزایش محتوای شکر در خون، آنها به تدریج به تدریج بوجود می آیند و برای عوارض دیابت از چشم، کلیه، پا، و همچنین غیر اختصاصی - از طرف سیستم قلبی عروقی پیشرفت می کنند. اما، متاسفانه، مقابله با عوارض که قبلا خود را نشان داده اند، بسیار دشوار است. o. هیپوگلیسمی - کاهش قند خون می تواند به کم کاری هیپوگلیسمی منجر شود؛ o. هیپرگلیسمی افزایش سطح قند خون است، که نتیجه آن ممکن است یک کم کاری هیپرگلیسمی باشد. علائم و نشانه ها
هر دو نوع دیابت علائم مشابهی دارند. اولین نشانه های دیابت به عنوان یک قاعده، به دلیل سطح بالای گلوکز در خون ظاهر می شود. هنگامی که غلظت گلوکز خون به 160-180 میلی گرم بر دسی لیتر می رسد (بالاتر از 6 mmol / l)، شروع به نفوذ به ادرار می شود. با گذشت زمان، با بدتر شدن وضعیت بیمار، سطح گلوکز در ادرار بسیار زیاد می شود. به عنوان یک نتیجه از کلیه ها، آب بیشتری به منظور تخریب مقدار زیادی از گلوکز، برجسته شدن با ادرار مشخص می شود. بنابراین، علائم اولیه دیابت پلیوریا (تخصیص بیش از 1.5-2L ادرار در روز) است. علامت بعدی، که نتیجه ادرار مکرر است، یک پلیدیپسی (احساس ثابت تشنگی) و استفاده از مقدار زیادی مایع است. با توجه به این واقعیت که ادرار تعداد زیادی از کالری را از دست می دهد، مردم وزن خود را از دست می دهند. در نتیجه، مردم احساس گرسنگی را تجربه می کنند (اشتها بالا). بنابراین، برای دیابت، علائم سه گانه کلاسیک مشخصه است: · پلیوریا (بیش از 2 لیتر ادرار در روز). · polydipsia (احساس تشنگی). · PolyPhagia (افزایش اشتها). همچنین، برای هر نوع دیابت، ویژگی های وجود دارد. برای افرادی که از دیابت نوع 1 رنج می برند، به عنوان یک قاعده، اولین نشانه ها به طور ناگهانی، در یک دوره بسیار کوتاه مدت است. و چنین وضعیتی به عنوان کتواسییدوز دیابتی می تواند بسیار سریع توسعه یابد. در بیماران مبتلا به دیابت نوع 2، مدت زمان طولانی دوره بیماری بدون علامت است. حتی اگر شکایات خاصی وجود داشته باشد، شدت آنها ناچیز است. گاهی اوقات مراحل اولیه توسعه دیابت Mellitus 2 نوع گلوکز در خون می تواند کاهش یابد. این حالت هیپوگلیسمی نامیده می شود. با توجه به این واقعیت که در بدن انسان مقدار مشخصی از انسولین وجود دارد، در بیماران مبتلا به دیابت نوع 2 در مراحل اولیه کتواسییدوز معمولا رخ نمی دهد. دیگر، نشانه های کمتر از دیابت میتوان می تواند باشد: · ضعف، خستگی افزایش یافته است · سرماخوردگی مکرر · بیماری پوستی پوستی، فوونگلوز، ظاهر زخم های استخدامی · خارش قوی در زمینه اندام های تناسلی بیماران مبتلا به دیابت نوع 2 اغلب در مورد بیماری خود را با شانس یاد می گیرند، چند سال بعد از آن شروع شد. در چنین مواردی، تشخیص دیابت بر اساس تعریف تعیین می شود افزایش سطح گلوکز در خون، یا بر اساس وجود عوارض دیابت. جلوگیری
دیابت شکر، بالاتر از همه، بیماری ارثی است. گروه های ریسک نشان داد که امروز به شما اجازه می دهد مردم را ثبت کنید، آنها را از نگرش های بی دقت و بی نظیر نسبت به سلامت خود هشدار دهید. دیابت هر دو به ارث برده و دست نخورده می شود. ترکیبی از چند عامل خطر، احتمال ابتلا به دیابت را افزایش می دهد: برای بیمار مبتلا به چاقی، اغلب از عفونت های ویروسی - آنفلوآنزا و غیره رنج می برند، این احتمال تقریبا مشابه افرادی است که موجب تشدید کننده آن شده اند. بنابراین همه افرادی که به گروه های خطر وارد می شوند باید هوشیار باشند. این باید به ویژه با توجه به دولت خود در دوره از ماه نوامبر تا مارس به دقت اشاره کند، زیرا اکثر موارد دیابت در این دوره رخ می دهد. این وضعیت با این واقعیت پیچیده است که در طول این دوره وضعیت شما را می توان به عنوان یک عفونت ویروسی انجام داد. در پیشگیری اولیه از فعالیت ها، هدف از پیشگیری از دیابت است: تغییر شیوه زندگی و از بین بردن عوامل خطر ابتلا به دیابت، اقدامات پیشگیرانه تنها در میان افراد یا گروه هایی با خطر بالای دیابت در آینده است. کاهش وزن بیش از حد بدن. پیشگیری از آترواسکلروز. پیشگیری از استرس. کاهش مصرف محصولات بیش از حد شکر حاوی قند (با استفاده از یک جایگزین قند طبیعی) و چربی حیوانی. تغذیه متوسط \u200b\u200bنوزادان با هدف جلوگیری از دیابت توسط یک کودک. پیشگیری ثانویه دیابت پیشگیری از ثانویه، اقدامات لازم را برای جلوگیری از عوارض دیابت - کنترل اولیه بیماری، جلوگیری از پیشرفت آن را فراهم می کند. نظارت درمانی بیماران مبتلا به دیابت
دیافراگم بیمار دیابت یک سیستم از اقدامات پیشگیرانه و درمانی است که با هدف تشخیص زود هنگام بیماری، جلوگیری از پیشرفت آن، درمان سیستماتیک همه بیماران، حفظ وضعیت فیزیکی و معنوی خوب، حفظ ظرفیت کاری و پیشگیری از عوارض و بیماری های همراه است. نظارت دقیق سازماندهی شده از بیماران باید آنها را از بین بردن علائم بالینی دیابت - تشنگی، پلیوریا، ضعف عمومی و دیگر، بازسازی و حفظ کارایی، جلوگیری از عوارض: کتواسییداز، هیپوگلیسمی، میکروآنژیوپاتی دیابتی و نوروپاتی و دیگران با دستیابی به دیابت شکر و توده های بدن عادی. گروه داوطلب - D-3. نوجوانان با IZD از حسابداری داوطلب حذف نمی شوند. سیستم پراکندگی باید بر اساس داده های مربوط به ماهیت ایمونوپاتولوژیک دیابت باشد. لازم است که نوجوانان مبتلا به IDG به عنوان افراد مبتلا به ایمنوپاتولوژی ثبت شود. مداخلات حساس سازی منعکس شده است. این مبنای دارو از واکسیناسیون برای محدود کردن معرفی داروهای آنتی ژنیک است. درمان دائمی انسولین یک کار دشوار است و نیاز به صبر یک نوجوان و یک دکتر دارد. دیابت شکر یک جرم محدودیت را می ترسد، شیوه زندگی یک نوجوان را تغییر می دهد. شما باید یک نوجوان را آموزش دهید تا از ترس انسولین غلبه کنید. تقریبا 95٪ از نوجوانان مبتلا به IDF، ارائه حق رژیم غذایی را ندارند، آنها نمی دانند چگونه تغییر دوز انسولین را در هنگام تغییر قدرت، با اعمال فیزیکی که باعث کاهش گلیسمی می شود، تغییر دهید. مطلوب ترین کلاس ها در "مدارس دیابت شکر" یا "دانشگاه های سلامت برای دیابت قند". حداقل 1 بار در سال یک معاینه ثابت با اصلاح دوزهای انسولین است. مشاهدات توسط پلی کلاسیک غدد درون ریز - کمتر از 1 بار در هر ماه. مشاوران دائمی باید چشم پزشک، درمانگر، نوروپاتولوژیست، و در صورت لزوم، متخصص اورولوژی، متخصص زنان، متخصص جراحی، باشد. آنتروپومتری انجام می شود، فشار خون اندازه گیری می شود. به طور منظم سطوح گلیسمی، گلوکوزوریا و مکانیک، به صورت دوره ای - لیپید خون و عملکرد کلیه را بررسی کنید. تمام بیماران مبتلا به دیابت نوجوانان نیاز به یک معاینه Phthisiatric دارند. با کاهش تحمل گلوکز - 1 بار در 3 ماه مشاهدات پویا، بازرسی توسط Oculist 1 بار در 3 ماه، ECG - 1 بار در هر شش ماه، و با شاخص های طبیعی گلیسمی برای 3 سال - رفع محدودیت. آناتومی پاتولوژیک دیابت
ماکروسکوپیک، پانکراس را می توان در حجم کاهش داد، پوشیده شده است. تغییرات در بخش دفع ادرار، ناسازگار است (آتروفی، لیپوماتوز، تولد مجدد سیستو، خونریزی، و غیره) و معمولا در پیری بوجود می آیند. از نظر بافت شناسی، دیابت وابسته به سولن، نفوذ لنفوسیتی جزایر پانکراس (انسجام) یافت می شود. دومی عمدتا در آن جزایر که حاوی سلول های P هستند، شناسایی می شوند. به عنوان مدت زمان بیماری، تخریب پیشرونده سلول های P، فیبروز و آتروفی، جزایر شبه آتروفیک بدون سلول P افزایش می یابد. فیبرهای منتشر شده از جزایر پانکراس (اغلب با ترکیبی از دیابت وابسته به انسولین با سایر بیماری های خودایمنی) ذکر شده است. اغلب جزایر هیالین و تجمع توده های هیالین بین سلول ها و اطراف رگ های خونی را مشاهده می کنند. فوکوس بازسازی سلول های P (در مراحل اولیه بیماری)، که به طور کامل با افزایش شرایط بیماری ناپدید می شود، ذکر شده است. در مورد دیابت وابسته به انسولین، برخی از کاهش تعداد سلول های R مشاهده می شود. در برخی موارد، تغییرات در دستگاه جزیره با ماهیت بیماری های اساسی (هموکوروماتوز، پانکراتیت حاد و غیره) همراه است. در طی مطالعه تحلیلی پاتولوژیک، لیپوماتوز، تغییرات التهابی یا نکروتیک در پانکراس، دیستروفی کبد چرب، گلومرولروز، پدیده های اکسیوسیون، خونریزی در دستگاه گوارش، افزایش و فشار خون کلیه ها، از بین رفت ، عروق ترومبوز مزانتریک، آمبولی شریان ریوی، التهاب ریه. علامت مغزی مغزی، اغلب بدون تغییرات مورفولوژیکی در پارچه آن. کما و درمان دیابتی
دیابت شکر در برخی از بیماران یک دوره دشواری دارد، و نیاز به درمان انسولین دقیق و منظم دارد که در چنین مواردی در مقادیر زیادی تزریق می شود. شدید، و همچنین شدت متوسط \u200b\u200bدیابت می تواند عوارض را در قالب کم کاری انجام دهد<#"justify">نتیجه
کما دیابتی در بیماران مبتلا به دیابت مبتلا به دیابت با نقض خشن رژیم غذایی، خطاهای استفاده از انسولین و خاتمه استفاده از آن، در بیماری های بی وقفه (پنومونی، انفارکتوس میوکارد، و غیره)، آسیب ها و مداخلات عملیاتی، جسمی و نوروپزشکی overvoltage کم کاری هیپوگلیسمی اغلب به دلیل مصرف بیش از حد انسولین یا سایر داروهای شکر افزایش می یابد. هیپوگلیسمی ممکن است دریافت پذیرش کافی از کربوهیدرات ها را هنگام دوز انسولین معمولی یا وقفه های طولانی در مصرف غذا، و همچنین حجم و تلاش های بزرگ تعیین کند کار فیزیکی، مسمومیت الکلی، استفاده از مسدود کننده های گیرنده های P-adrenergic، سالیسیلات، ضد انعقادی، ردیف داروهای ضد سل. علاوه بر این، هیپوگلیسمی (COMA) در صورت جریان کمبود کربوهیدرات ها به بدن (گرسنگی، انتوریت) یا با هزینه های شدید آنها (بیش از حد فیزیکی)، و همچنین در طی نارسایی کبدی رخ می دهد. مراقبت های پزشکی باید بلافاصله ارائه شود. نتیجه مطلوب کما دیابتی و هیپوگلیسمیک بستگی به دوره ای است که از زمانی که بیمار به حالت ناخودآگاه رسیده است، تا زمانی که مدت زمانی که کمک ارائه شده بود، به پایان رسید. اقدامات قبلی انجام شده برای از بین بردن دولت کموتوز، نتیجه مطلوب تر. ارائه مراقبت های پزشکی در کمکا دیابتی و هیپوگلیسمی باید تحت کنترل تحقیقات آزمایشگاهی انجام شود. ممکن است در شرایط یک موسسه ثابت پزشکی پیاده سازی شود. تلاش برای درمان چنین بیمار در خانه ممکن است ناموفق باشد ادبیات
الگوریتم های تشخیص و درمان بیماری های سیستم غدد درون ریز. I. I. Dedova. - M.، 2005 - 256 پ. Balabolkin M. I. غدد درون ریز. - متر: پزشکی، 2004 - 416 پ. Davlitsarov K.E. مبانی مراقبت از بیماران. اولین مراقبت های بهداشتی: آموزش. - متر: انجمن: Infa - M، 2004-386C. غدد درون ریز بالینی: راهنمای پزشکان / اد. T. Starkova. - متر: پزشکی، 1998 - 512 پ. m.i. Balabolkin، E.M. Klebanova، v.m. Kreminskaya. پاتوژنز آنژیوپاتی با دیابت Mellitus. 1997 دیابت باستان A. V. شکر و دیگر غدد درون ریز پانکراس (سخنرانی ها). موسسه بالینی تحقیقاتی منطقه ای مسکو. Andreeva L. P. و دیگران. ارزش تشخیصی پروتئین با دیابت میلیتوس. // پزشکی شوروی. 1987. شماره 2 ص. 22-25. دیابت Balabolkin M. I.. متر: پزشکی، 1994. ص. 30-33. Belovalova I. M.، Knyazeva A. P. و دیگران. مطالعه ترشح هورمون های پانکراس در بیماران مبتلا به دیابت تشخیص اول. // مشکلات غدد درون ریز. 1988. شماره 6. ص. 3-6.
3-4٪ از آگار به گوشت بوق گوشت اضافه می شود، pH تا 7.6 به فلاش های 100 میلی لیتر و به طور معمول، در اتوکلاو، در حالی که حفظ آگار Fuchshilphite است، به صورت معمول منتقل می شود. در روز استفاده، FuchsinuLfit Agar را آماده کنید. آینده غیرممکن است که آینده را آماده کرده و این محیط را ذخیره کنید، زیرا آن را به سرعت سرخ خواهد شد.
به 100 میلی لیتر از ریخته شده و خنک به 70 درجه سانتیگراد، 1 گرم لاکتوز، استریت، 1 گرم لاکتوز استریل، از پیش محلول است و آن را به 5 میلی لیتر آب استریل جوش می دهد. علاوه بر این، 0.5 میلی لیتر از یک محلول الکل اشباع شده فیلتر شده از فوچسین اصلی و 2.5 میلی لیتر از راه حل گوگرد 10٪ تازه تهیه شده است. گوگرد گوگرد (Na2SO3) در مقدار 0.5 گرم در 5 میلی لیتر آب حل می شود و با جوشاندن آن استریل می شود.
شما می توانید ثبت نام کنید و تا حدودی متفاوت است. سولفیت Fuxine و سدیم برای اولین بار در یک لوله آزمایشی مخلوط می شوند: به 0.5 میلی لیتر راه حل Fuchsin اضافه شده هنگام تکان دادن یک راه حل سولفیت سدیم تا زمانی که مایع در لوله تبدیل به بی رنگ و یا کمی صورتی نیست. و در آگار ذوب شده و تا حدودی سرد این مخلوط را پور می کند. فلاسک با محیط به طور کامل برای مخلوط کردن تکان می خورد و محیط در ظروف پتری ریخته می شود. پس از عایق متوسط، آن را در یک ترموستات در دمای 37 درجه سانتیگراد به مدت 30 دقیقه خشک می شود.
در شرایط گرم، رسانه باید ضعیف صورتی باشد، و پس از خنک شدن کاملا بی رنگ. سفید کردن فوچسین در محیط Endo باعث می شود که سولفات سولفات وارد شود.
چهارشنبه سیمونز
هنگام شناسایی میکروب های گروهی از کلایا (به منظور تشخیص منظر خاک از Escherichia coli arogenes از دیدگاه مدفوع کمون Escherichia coli) استفاده می شود)، محیط سیمونز سیترات استفاده می شود. در 1 لیتر از آب مقطر 1.5 گرم از ماهواره فسفر (یا فسفر آمونیوم تک مهر و موم شده)، 1 گرم فسفات پتاسیم تک انتخاب شده (KN2RO4)، 0.2 گرم سولفات منیزیم، 2.5-3 گرم بلوری بلوری بلوری، pH 7.0 -7.2، 2٪ از محیط آگار و ذوب را اضافه کنید، آن را به فلاسک 100 میلی لیتر اضافه کنید. استریل کردن در اتوکلاو به مدت 15 دقیقه در 120 درجه سانتی گراد.
قبل از استفاده در روز چهارشنبه، یک شاخص اضافه کنید. شما می توانید از brommatiblau یا phenolroth استفاده کنید. این شاخص به 100 میلی لیتر از محیط مذاب اضافه می شود. Brommatiblau در مقدار 1 میلی لیتر الکل 1.5٪ محلول گرفته شده است. چهارشنبه رنگ سبز زیتون را به دست می آورد. فنولوت در مقدار 2 میلی لیتر از 1.5٪ محلول الکل اضافه شده است. متوسط \u200b\u200bدر زرد رنگ شده است. پس از اضافه کردن شاخص، محیط به داخل لوله ها ریخته می شود و در اتوکلاو در دمای 120 درجه سانتیگراد به مدت 15 دقیقه استریل می شود.
کربوهیدرات موتلی یا چهارشنبه
برای تعیین توانایی آنزیمی میکروارگانیسم ها از محیط های GISS لذت می برد. بسته به حضور یک آنزیم تک در سلول میکروبی، قادر به تجزیه هر یک از کربوهیدرات ها با تشکیل محصولات تجزیه خاص است، بنابراین هر کربوهیدرات به وسیله ی کلکتوز، گلوکز، منیت، ساکارز و غیره معرفی می شود . مجموعه ای از این محیط ها نام "ردیف موتلی کربوهیدرات ها" را دریافت کرد.
اول، آب پپتون تهیه شده است: 10 گرم پپتون و 5 گرم یک نمک شیمیایی تمیز به 1 لیتر از آب مقطر گرفته می شود، قبل از حل شدن پپتون پخته شده، از طریق فیلتر کاغذ فیلتر شده (فیلتراسیون باید کاملا شفاف باشد) و pH 7.2- 7.4 نصب شده است سپس، 0.5 گرم یکی از کربوهیدرات های مورد استفاده و 1 میلی لیتر شاخص آندرن به 100 میلی لیتر آب پپتون اضافه می شود.
شاخص آندرن شامل: 0.5 گرم فوچسین ترش، 16 میلی لیتر از 1n. راه حل Solid Solid (NaOH) و 100 میلی لیتر آب مقطر. در صورت لزوم، نشانگر می تواند پیش از آن آماده شود و آن را در یک مکان تاریک نگه دارد، قبل از جوشاندن در دمای 100 درجه سانتیگراد به مدت 15 دقیقه. پس از معرفی شاخص متوسط، در امتداد لوله ها با شناور ها و دو بار به 30 دقیقه در دیگ بخار بریزید. در پایان عقیم سازی، شناور باید در روز چهارشنبه غوطه ور شود، در غیر این صورت لوله آزمایش نمی تواند مورد استفاده قرار گیرد. GASS چهارشنبه با واکنش آندرن دارای رنگ زرد و زرد بدون سایه صورتی است. با توسعه میکروارگانیسم ها در محیط، دومی، تجزیه شکر با تشکیل اسید، باعث تغییر در واکنش می شود. و از آنجایی که در محیط اسیدی، شاخص آندرن سرخ می شود، این شواهدی است که میکروارگانیسم ها از این قند برای معیشت خود استفاده می کند. فقدان قرمزی، برعکس، عدم وجود یک میکروبی آنزیم در مجتمع آنزیمی را نشان می دهد و کربوهیدرات موجود در محیط را تجزیه می کند.
فعالیت آنزیمی میکروارگانیسم ها غنی و متنوع است. این اجازه می دهد تا شما را به تنظیم گونه ها و وابستگی های معمولی، شناسایی انواع میکروبی بیولوژیکی. تعدادی از آنزیم ها وجود دارد، فعالیت آن شما می توانید درجه پاتوژنز میکروارگانیسم را تعیین کنید.
برای تعیین فعالیت آنزیمی (بیوشیمیایی) میکروب ها از رسانه های تشخیصی دیفرانسیل استفاده کنید.
رسانه های مختلف تشخیصی شامل رسانه های GISS هستند که توسط فعالیت ساکرولیتیک میکروگارها مورد مطالعه قرار می گیرند.
محیط های GISS می توانند مایع و متراکم باشند. مبنای رسانه ای گوساله گوشت - پپتون سوپ (MPB) و گوشت - Pepton Agar (MPA) است. ترکیب این محیط ها شامل کربوهیدرات و شاخص می شود. دو ردیف محیط GISS وجود دارد - بزرگ (از جمله 27 مورد) و کوچک. ردیف کوچک متوسط \u200b\u200bGISS شامل مالتوز، گلوکز، ساکارز، منیت و لاکتوز است. نصب اولیه pH متوسط، قلیایی ضعیف است (7.2 - 7.4).
اگر بستر در طول کشت میکروب ها برداشته شود، pH تغییرات متوسط \u200b\u200bبه سمت اسیدی تغییر می کند و رنگ نشانگر رخ می دهد. تغییر رنگ محیط مواد مغذی و نشان دهنده حضور آنزیم در این میکروب است که سوبسترا خاص را به اسید تقسیم می کند. و در مایع، و در یک محیط مواد مغذی متراکم در مورد حضور آنزیم که از بین می رود، با تغییر رنگ شاخص، محاکمه می شود.
شکل گیری گاز بر روی انباشت حباب های گاز در ضخامت آگار و پارگی آگار (اگر چهارشنبه متراکم باشد) و یا انباشت حباب های گاز در شناور (اگر مایع مایع) نصب شود. شناور - یک لوله شیشه ای باریک با انتهای مهر و موم شده، که در یک لوله آزمایشی با محیط قبل از استریلیزاسیون محیط قرار می گیرد.
تفاوت در مجموعه ای از آنزیم هایی که کربوهیدرات را تقسیم می کنند می توانند در تمایز میکروب های مرتبط مانند Salmonelle، Shigell، Escherichi استفاده شوند. بنابراین، در Endo، Levin، Plagéreva محیط، که شامل لاکتوز و شاخص (آنیلین رنگ)، مستعمره از چوب روده خواهد شد در رنگ رنگ بنفش (در رسانه لوین) یا در Lilac (در رسانه های Endo و Plagérev). مستعمرات سالمونل ها و شیگل در همان رسانه ها بی رنگ خواهند بود.
این به این دلیل است که این واقعیت است که دارایی روده ای، داشتن آنزیم لاکتاز، لاکتوز را تجزیه می کند، در نتیجه اسید، pH متوسط \u200b\u200bبه سمت اسیدی منتقل می شود و رنگ نشانگر - رنگ آنیلین رخ می دهد. افراد از چوب روده به خوبی با رنگ آنیلین رنگ آمیزی شده اند و مجموع افراد نقاشی شده مستعمره رنگ شده است.
Schigella و Salmonella یک آنزیم لاکتاز ندارند و لاکتوز را از بین نمی برند، pH متوسط \u200b\u200bتغییر نمی کند، نشانگر ظاهر نمی شود، سلول های میکروبی رنگ نشده اند. بنابراین، مستعمرات سالمونلز و شیگل در رسانه های اندو و پلورارف بی رنگ خواهد بود.
حضور آنزیم آمیلاز می تواند با زندگی فرهنگی بر روی یک نشاسته حاوی محیطی مورد قضاوت قرار گیرد. اگر آنزیم وجود داشته باشد، نشاسته تقسیم شده است، سپس هنگام اضافه کردن یک قطره یک محلول Lugol به لوله آزمایش، تشکیل رسانه ها رخ نمی دهد. نشاسته بی رحم هنگام اضافه کردن یک راه حل Lugol رنگ آبی رنگ را می دهد.
خواص پروتئولیتیک (به عنوان مثال، توانایی تقسیم پروتئین ها، پلیپپتید ها و غیره) بر روی رسانه ها با ژلاتین، شیر، سرم، پپتون مورد مطالعه قرار می گیرد. با رشد میکروب های ژلاتین که ژلاتین را تخمیر می کنند، محیط زیست رقیق شده است. ماهیت تخلیه ناشی از میکروب های مختلف متفاوت است.
هنگامی که پپتون شکسته، هندول، Scatol، سولفید هیدروژن، آمونیاک را می توان آزاد کرد. شکل گیری آنها با استفاده از شاخص ها نصب شده است. به عنوان مثال، کاغذ فیلتر با یک راه حل با یک راه حل از شاخص، خشک شده، برش، برش با نوارهای باریک با طول 5 تا 6 سانتیمتر و پس از کاشت یک فرهنگ در MPB تحت یک پلاگین قرار می گیرد (بین چوب پنبه و دیوار لوله آزمایش). پس از انکوباسیون در ترموستات، من نتیجه را در نظر می گیرم. آمونیاک باعث تشکیل یک کاغذ لاکتوم می شود؛ هنگامی که سولفید هیدروژن بر روی یک قطعه کاغذ، با 20 درصد محلول سدیم استات و هیدروکربن سدیم آغشته شد، سولفات سرب تشکیل نمک های سیاه و سفید است و مقاله شاخص سیاه است. Indol به قرمزی کاغذ کمک می کند، با محلول اسید اگزالیک آغشته می شود.
خواص GEMOLYTIC میکروب ها را می توان با استفاده از آگار خون نشان داد. اگر میکروب دارای آنزیم همولیسین باشد، در اطراف مستعمرات این میکروب، منطقه لیز از گلبول های قرمز خواهد بود (در این مناطق آگار بدون رنگ).
لسیتیناز آنزیم زمانی که کشت را بر روی زرده و نمک آگار قرار می دهد شناسایی می شود. در اطراف کلنی میکروب تولید این آنزیم توسط یک هاله مات تشکیل شده است.
باید به یاد داشته باشید که حضور آنزیم های مختلف، خواص بیوشیمیایی میکروب ها را تعیین می کند.
خصوصیات کشت و بیوشیمیایی عوامل ایجاد کننده مواد غذایی سم زدایی
ترکیب آنزیم هر میکروارگانیسم کاملا یک ویژگی ثابت در شرایط عادی است، I.E. انواع مختلف میکروارگانیسم ها در مجموعه آنزیم ها متفاوتند.
مطالعه ترکیب آنزیم برای تمایز و شناسایی میکروارگانیسم های مختلف ضروری است.
روش های ویژه رنگ آمیزی باکتری ها. روش های Gram و Cying Nielsen بزرگترین توزیع را یافتند.
روش های متمایز معمولا برای رنگ آمیزی ساختارهای مختلف مورفولوژیکی استفاده می شود.
کپسول برای رنگ آمیزی کپسول های باکتری، روش های HISS، LEIFSON و آنتونی استفاده می شود؛ روش دوم ساده تر است و شامل رنگ آمیزی بنفش کریستالی است و پس از آن پردازش 20٪ است. محلول آبی CUSO4
پرچم دار برای رنگ پرچم، لستر، بیلی، خاکستری و دیگران پیشنهاد شده است. برای این روش ها، تنوع اولیه دارو و رنگ بعدی مشخصه (اغلب، Carbolic Fuchin Cying) است.
اختلافات اسپورهای رنگ آمیزی باکتری ها پس از پیشگیری از دیوارهای آنها انجام می شود. ساده ترین روش Peshkov، که شامل جوش اسمیر با یک لوفلر سبک بر روی شیشه سوژه با تخفیف بعدی خنثی خنثی است. اسپورها در رنگ آمیزی هستند رنگ ابی، سلول های گیاهی - در صورتی.
روش های کشت
با استفاده از کشت باکتری، یک روش ثابت، یک روش کشت عمیق با هوادهی و روش جریان رسانه های تغذیه ای استفاده می شود. مطابق با روش های کشت، محصولات باکتریایی به دوره ای (با کشت ثابت و عمیق) و پیوسته (با کشت جریان) تقسیم می شوند.
راه ثابت - اغلب در عمل استفاده می شود. ترکیب رسانه ها ثابت باقی می ماند، آنها هیچ دستکاری اضافی را با آنها انجام نمی دهند.
روش کشت عمیق این مورد در کشت صنعتی زیست توده باکتریایی استفاده می شود، که برای استفاده از بویلر های خاص راکتور استفاده می شود. آنها مجهز به سیستم های نگهداری دما هستند، تغذیه مواد مغذی مختلف، مخلوط کردن زیست توده و تامین اکسیژن ثابت. ایجاد شرایط هوازی در طول ضخامت متوسط، به جریان فرایندهای انرژی تحت مسیر هوازی کمک می کند، که به حداکثر استفاده از پتانسیل انرژی گلوکز کمک می کند و در نتیجه حداکثر عملکرد زیست توده را افزایش می دهد.
روش جریان رسانه (روش صنعتی کشت) به شما اجازه می دهد تا به طور مداوم یک فرهنگ باکتریایی را در مرحله رشد رشد، که توسط عرضه ثابت مواد مغذی و حذف تعداد مشخصی از سلول های باکتریایی به دست می آید، به طور مداوم حفظ کنید. حضور باکتری ها در مرحله رشد نمایشی، حداکثر عملکرد BAV مختلف را فراهم می کند (ویتامین ها، آنتی بیوتیک ها، و غیره).
شناسایی اولیه باکتری ها
در اغلب موارد، مطالعه ویژگی های شناسایی اولیه پاتوژن ها بر روی مستعمرات که بیش از 18-24 ساعت رشد کرده است انجام می شود. ماهیت رشد باکتری ها در محیط های مختلف می تواند مقدار زیادی را ارائه دهد اطلاعات مفید. در عمل، یک مجموعه نسبتا کوچک از معیارها استفاده می شود. در رسانه های مایع، معمولا طبیعت سطح سطح (تشکیل فیلم) یا رشد پایین (فرم بارش) و کبودی کلی محیط را مورد توجه قرار می دهد. در رسانه های جامد، باکتری ها مستعمرات را تشکیل می دهند - ساختارهای جدا شده ناشی از رشد و انباشت باکتری ها. مستعمرات به عنوان یک نتیجه رشد و بازتولید یک یا چند سلول بوجود می آیند. بنابراین، بازسازی شده از مستعمره در آینده باعث می شود که با فرهنگ تمیز پاتوژن کار کند. رشد باکتری ها بر روی رسانه های متراکم دارای ویژگی های مشخصه ای است.
برخی از باکتری ها متمایز هستند همولیزینز - مواد که گلبول های قرمز را از بین می برند. برای مستعمرات آنها به طور قابل ملاحظه ای احاطه شده است. شکل گیری همولیزین ها (و بر این اساس، ابعاد مناطق همولیز) ممکن است متغیر باشد و برای تعیین کافی فعالیت همولیتیک باید با محصولات در برابر منبع نور مشاهده شود (شکل. 1-14). فعالیت GEMOLYZINE می تواند خود را در تخریب کامل یا ناقص گلبول های قرمز نشان دهد.
α- همولیز. تخریب گلبول های قرمز می تواند ناقص باشد، در حالی که حفظ استروما سلول. چنین پدیده α- همولیز نامیده می شود. روشنگری محیط اطراف کلنی ها معمولا ناچیز است، بعدا محیط اطراف مستعمرات می تواند یک رنگ سبز را به دست آورد.
در عمل باکتری شناسی، آنزیم های سوکرولیتیک و پروتئولیتیک اغلب مورد مطالعه قرار می گیرند.
چنین رشد مشخصی از پنوموکوکوس، و همچنین برای یک گروه از استرپتوکوک های به اصطلاح سبز است.
β- همولیز. گروه بسیار زیادی از باکتری ها باعث تخریب کامل گلبول های قرمز یا β- همولیز می شود. مستعمرات آنها توسط مناطق شفاف از اندازه های مختلف احاطه شده اند. مثلا، استرپتوکوک پيوژنز و استافیلوکوک اورئوس. تشکیل مناطق همولیز بزرگ، a Listeria monocytogenes یا استرپتوکوکوس آگالاکتیا - مناطق کوچک، پراکنده. برای تعیین فعالیت همولیتیک، یک شکلات آگار (SHA) نباید مورد استفاده قرار گیرد، زیرا مناطق تشکیل شده از α- یا β- همولیز ویژگی های مشخصی ندارند و محیط زیست سبز مشابه را ایجاد می کنند.
اندازه و شکل مستعمرات
نشانه های مهم مستعمرات اندازه و شکل آنها هستند. مستعمرات می تواند بزرگ یا کوچک باشد. بزرگی از کلنی ها نشانه ای است که به شما اجازه می دهد بین انواع مختلف، زایمان و حتی انواع باکتری ها را تشخیص دهید.
در اغلب موارد، مستعمره از باکتری های گرم مثبت، کوچکترین مستعمرات باکتری های گرم منفی است. مستعمرات باکتری ها می توانند مسطح، بلند، محدب، یک مرکز ضعیف یا بزرگ باشند. یکی دیگر از ویژگی های مهم، شکل مستعمرات است. هنگام مطالعه شکل مستعمرات، ماهیت سطح آن را در نظر بگیرید: مات، براق، صاف یا خشن. لبه های مستعمرات می تواند صاف، موجی، ستون ها (عمیقا ناهموار)، دنده، خشک، بدون درز، و غیره باشد. اندازه و اشکال مستعمرات اغلب ممکن است تغییر کند. تغییرات مشابه به عنوان جداسازی شناخته می شود. اغلب تشخیص S - و R - DUC اجتماعی. S-Colonies دور، صاف و محدب هستند، با لبه های صاف و یک سطح براق. R-Colony - فرم نادرست، خشن، با لبه های دنده.
مستعمرات رنگ
هنگام تماشای محصولات، همچنین به رنگ مستعمرات توجه می کنید. اغلب آنها بی رنگ هستند، سفید، بلوی، زرد یا بژ؛ کمتر اغلب - قرمز، بنفش، سبز یا سیاه و سفید. گاهی اوقات مستعمرات آبیاری می شوند، یعنی رنگارنگ با تمام رنگ های رنگین کمان. رنگ آمیزی به عنوان یک نتیجه از توانایی باکتری ها در شکل گیری رنگدانه رخ می دهد. در رسانه های تمایز خاص، از جمله مواد تشکیل دهنده خاص یا رنگ، مستعمرات می توانند به دلیل افزودن رنگ ها یا بهبودی آنها از شکل بی رنگ، رنگ های مختلفی (سیاه، آبی و غیره) را بدست آورند. در این مورد، نقاشی آنها با تشکیل هر رنگدانه همراه نیست.
سازگاری مستعمرات و ویژگی های رشد در محیط زیست
اطلاعات مفید می تواند با مستعمرات و ویژگی های رشد در محیط سازگار باشد. معمولا این اطلاعات را می توان با دست زدن به مستعمرات حلقه به دست آورد. مستعمرات به راحتی می توانند از محیط حذف شوند تا به آن رشد کنند یا باعث ایجاد خوردگی آن (ایجاد ترک ها و بی نظمی) شوند. سازگاری مستعمرات می تواند جامد یا نرم باشد. مستعمرات نرم - روغن زده یا خامه ای؛ ممکن است مخاطی باشد (چسبیده به حلقه) یا کم (کشش برای حلقه).
مستعمره جامد - خشک، موم، فیبر یا پرچین؛ ممکن است هنگام لمس کردن حلقه شکننده باشد.
بوی نشانه مهمی از مستعمرات کمتر است، زیرا انجمن های ناشی از آنها ذهنی هستند. به طور خاص، فرهنگ سینما چوب بوی کارامل، فرهنگ لایه ها - سرم لبنی، پروتئیز - بوی فاسد، ضربه زدن به زمین تازه راه می رود.
روش های شناسایی باکتری های دوچرخه سواری
روش های مورد استفاده برای شناسایی ویژگی های متابولیسم باکتری ها، اما در عمل مقدار کمی از تعداد آنها وجود دارد. اکثر روش ها بر اساس استفاده از محیط های تشخیصی دیفرانسیل، از جمله شاخص های مختلف است.
توانایی تخمیر کربوهیدرات ها
توانایی تخمیر کربوهیدرات ها با تغییر رنگ محیط به دلیل تشکیل اسیدهای ارگانیک (به ترتیب، PH کاهش می یابد)، باعث تغییر در رنگ شاخص می شود.
سری "Pencing". برای تعیین فعالیت Sucrolytic، آنها اعمال می شوند؛ آنها شامل 1٪ پپتون آب (یا MPB)، آندرد شاخص و یکی از کربوهیدرات ها هستند. هنگامی که تقسیم کربوهیدرات رخ می دهد، رنگ محیط با زرد تا قرمز رخ می دهد. از آنجایی که باکتری ها در توانایی تولید کربوهیدرات های خاص متفاوت هستند، ردیف لوله ها یک نگاه به دست می دهند. بنابراین، این مجموعه محیط ها سری "penter" (یا رنگ) نامیده می شود.
شناور شیشه ای برای تعیین توانایی میکروارگانیسم ها برای تخمیر کربوهیدرات ها با تشکیل اسید و گاز به عروق با رسانه ها، شناورهای شیشه ای ساخته می شوند (لوله های کوتاه از یک طرفه جوش داده شده اند) که پس از پر کردن آنها با گاز پاپ می شود.
تقسیم پروتئین ها
برخی از باکتری ها فعالیت پروتئولیتیک را نشان می دهند، که پروتئین های پروتئین کاتالیزوری کاتالیزوری را برجسته می کنند. حضور آنزیم های پروتئولیتیک از گروه کلاژن ها توسط محصول در MPH تعیین می شود. با نتیجه مثبت، مایع سازی خود را در قالب یک قیف یا لایه بالا مشاهده می شود. توانایی تقسیم پروتئین ها و اسیدهای آمینه نیز می تواند با تغییر رنگ محیط، به عنوان محصولات تشکیل شده - آمونیاک، اندول و سولفید هیدروژن - pH را به سمت قلیایی تغییر دهید، باعث تغییر در رنگ نشانگر می شود.
تشکیل آمونیاک. برای تعیین توانایی تشکیل NH3، کاشت در MPB، و نوار کاغذ لاکتوم بین سطح و پلاگین آن ثابت شده است. برای چراغ آبی زیبا.
تشکیل اندول و H2S. معمولا، پوست را به شکل گیری آندول و سولفید هیدروژن برای تعیین توانایی تشکیل یک سولفید هیدروژن و هیدروژن، این مقاله بین سطح و چوب پنبه خود را ثابت می کند: در اولین مورد، قطعات اسید اگزالیک آغشته به یک محلول (زمانی که Indol تشکیل شده است)، در محلول دوم - سرب استات (در شکل گیری کاغذ H 2). همچنین از محیط های خاص حاوی شاخص ها استفاده کنید (به عنوان مثال، بومی از کلیپ)، یا آنها به طور مستقیم به چهارشنبه پس از ثبت نام ساخته شده اند رشد قابل ملاحظه باکتری ها.
فعالیت تست نیتراتتوم
این آزمون برای شناسایی انواع خاصی از باکتری ها استفاده می شود. این اجازه می دهد تا شما را به تعیین توانایی بازگرداندن نیترات به نیتریت. توانایی بازگرداندن NO3 در N02 توسط کشت در MPB حاوی 1٪ محلول KNO3 تعیین می شود. برای تعیین نیتریت روز چهارشنبه، چندین قطره از واکنش گریس اضافه شده است. با نتیجه مثبت، ظاهر یک حلقه قرمز مشاهده می شود.
کروماتوگرافی
روش های کروماتوگرافی برای شناسایی باکتری ها و ایجاد موقعیت سیستماتیک خود استفاده می شود. اشیاء برای تحقیق - اسیدهای چرب دیواره سلولی، واسطه های منحصر به فرد و متابولیت های محدود از فعالیت های حیاتی باکتری. سیستم های کروماتوگرافی معمولا با رایانه های مرتبط هستند، که به طور قابل توجهی نتایج نتایج را ساده می کند. شايع ترين شناسايي زنجيره کوتاه زنجيره و اسيد تككسيكي با استفاده از کروماتوگرافي گازي و مایع، شايع تر است. کروماتوگرافی مایع فشار بالا توسط اسید میکلیکاس در دیواره های سلولی Mycobacteria شناسایی می شود. کروماتوگرافی نازک لایه ای برای شناسایی ایزوپرن چینی ها از دیواره سلولی باکتری استفاده می شود. در انواع مختلف، محتوای و مجموعه آنها متفاوت است، اما ثابت است، که به شما اجازه می دهد موقعیت سیستماتیک هر گونه خاص را ایجاد کنید.
مقالات نشانگر
به منظور مطالعه فعالیت بیوشیمیایی باکتری، سیستم های شاخص های شاخص یا مجموعه های چند منظوره به طور گسترده ای مورد استفاده قرار می گیرند.
شاخص بسته بندی شده (SIB) - مجموعه ای از دیسک های آغشته شده با زیربناهای مختلف. آنها می توانند به طور مستقیم در لوله های آزمایش با تعلیق باکتری ها یا قبل از قرار دادن در چاه های قرص های پلاستیکی، که در آن باکتری های مورد مطالعه ساخته می شوند، ساخته شوند. بنابراین، در عمل، از مجموعه Minitek استفاده کنید Enterobacteriaceaelll و minitek neisseria برای تشخیص دیفرانسیل Enterobacteria (چهارده پوسته) و نایزری (چهار زیرزمینی)، اجازه می دهد پس از 4 ساعت انکوباسیون در 37 درجه سانتیگراد
مجموعه ای از چند منظوره - قرص های پلاستیکی، در چاه های آن، سطوح مختلف و شاخص ها قرار می گیرند. پرورش های مختلف باکتری ها به چاه ها معرفی می شود و در دمای 37 درجه سانتیگراد انکوباتور می شود. در عمل، تست های سریع NH برای شناسایی نیتروژن و هموفیلوف، سریع E برای Enterobacteria و غیره استفاده می شود، به نتایج اجازه نمی دهد تا بعد از 4-8 ساعت.
سیستم های شناسایی باکتری اتوماتیک
سیستم های شناسایی باکتری های اتوماتیک به شما امکان می دهد به سرعت (به مدت 24-48 ساعت سریعتر از روش های معمول) به دست آورید تا اطلاعات مربوط به فرم عامل ایجاد کننده بیماری و حساسیت آن به داروهای ضد میکروبی را بدست آورید. در حال حاضر یک سیستم از نوع Microscan و Vitek بزرگترین توزیع را دریافت کرد.
سیستم های MicroScan. استفاده از روش های توریدیمتری، رنگ سنجی و فلورسنت برای شناسایی باکتری ها. سیستم ها شامل مجموعه ای از قرص های پلاستیکی حاوی زیربناهای مختلف هستند. باکتری های گرم مثبت و گرم منفی با استفاده از بسترهای فلورسنت (زمان تجزیه و تحلیل - 2 ساعت) متفاوت است. برای شناسایی هموفیل ها، بی هوازی و مخمر، زیرمجموعه های کروموژنیک که رنگ آنها را تغییر می دهند (زمان تجزیه و تحلیل - 4-6 ساعت) استفاده می شود. حداقل غلظت مهاری از آنتی بیوتیک های مختلف با تغییر در تراکم نوری تعیین می شود. سیستم کامپیوتری است و به طور خودکار تمام محاسبات لازم را انجام می دهد.
سیستم های Vitek. این سیستم از یک نوع قرص با سی سی سوراخ استفاده می کند. تعلیق باکتری ها با غلظت شناخته شده از بدن های میکروبی به طور خودکار به هر چاه وارد شده است. شناسایی میکروارگانیسم ها (هموفیل ها، ناتری، مخمر و آناروبها) بر اساس توربیومتری محیط واکنش در چاه است. بسته به خواص میکروارگانیسم، زمان لازم برای شناسایی آن از 4-8 تا 18 ساعت متغیر است. سیستم به طور کامل کامپیوتری است و به طور خودکار کار می کند.
روش شناسایی اسید نوکلئیک
روش های تشخیص RNA و DNA پاتوژن ها به طور عمده در تشخیص عفونت های ویروسی مورد استفاده قرار گرفته اند. با این وجود، سیستم های تست برای شناسایی برخی از باکتری های غریب (به عنوان مثال Legionell، Chlamydia) و همچنین شناسایی مستعمرات توسعه یافته اند. Neisseha Gonorrhoeae، Haemophilus influenzae نوع B، گروه استرپتوکوک های گروهی، انتروکوک ها و میکوباکتری ها.
هیبریداسیون اسیدهای نوکلئیک
روش های هیبریداسیون اسیدهای نوکلئیک رایج هستند. اصل روش ها به علت توانایی DNA (و RNA) به طور خاص متصل می شود (hybridize) با قطعات مکمل های ساخته شده از موضوعات DNA (و RNA) ساخته شده توسط ایزوتوپ یا آنزیم ها (پراکسیداز یا آلکالین فسفاتاز) متصل شده است. در آینده، نمونه ها با روش های مختلف مورد بررسی قرار می گیرند (به عنوان مثال IFA).
روش هیبریداسیون در راه حل ها سریعترین نتایج را می دهد. پیاده سازی گسترده ای از روش با مشکل از بین بردن اسیدهای نوکلئیک غیر تماس گرفته شده است.
روش هیبریداسیون بر روی جامد و اصلاح ساندویچ آن بیشتر گسترش می یابد. به عنوان یک پایه جامد، آنها غشاهای از نیتروسلولز یا نایلون را خدمت می کنند. هیچ واکنشی توسط چندین شستشو حذف نمی شود.
شناسایی بیوشیمیایی باکتری ها با سیستم های تست
گزینه های دیگر برای چنین سیستم های تست، جذب زیربنای متمایز بر روی کاغذ یا رسانه های پلیمری را شامل می شود. در میان آنها سیستم های رایج Auxtab، Minitek، Morlok، Micro-ID هستند.
چنین سیستم هایی برای استفاده مناسب هستند، به شما این امکان را می دهند که به طور همزمان طیف گسترده ای از علائم میکروبی را کشف کنید، همیشه برای استفاده در هر آزمایشگاه های میکروبیولوژیک آماده استفاده می شود، آنها ساده و قابل اعتماد هستند، نیاز به حجم های کوچک از مواد کاشت دارند، بنابراین غذاهای آزمایشگاهی، پیپت را ذخیره کنید. پردازش کامپیوتری نتایج به دست آمده باعث می شود که به سرعت تعیین و ارزیابی دیدگاه پاتوژن ناشناخته را ارزیابی کنید.
تولید رسانه های تغذیه ای.ترکیب هر رسانه شامل حیوانات طبیعی طبیعی یا محصولات گیاهی و اجزای سازنده - گوشت، آرد ماهی، تخم مرغ، شیر، خون، عصاره مخمر، سیب زمینی، و غیره است. از این تعداد، محصولات نیمه تمام شده ویژه به صورت عصاره ها، اطلاعاتی، انتقال دهنده های آنزیمی و اسید هیدرولیزات (آب گوشتی، عصاره مخمر، هیدرولیزاتتر تریپیتیک، پپتیک و دیگران) تهیه شده است که پایه ای برای طراحی بعدی رسانه های تغذیه ای است. علاوه بر این، نمک های غیر معدنی مختلف به رسانه های تغذیه ای بسته به نیازهای سلول های میکروبی اضافه می شوند. به عنوان یک قاعده، غلظت کلرید سدیم 5.0 گرم در لیتر، KH2PO4 - 0.2-0.5 G / L، MGSO4 · 7H2O، سایر نمک ها با نرخ 0.001 گرم در لیتر اضافه می شود. در موارد لازم، کربوهیدرات (قند، الکل های پلی اتمی) به ترکیب، اسیدهای آمینه در غلظت 0.5-1.0٪ و همچنین ویتامین ها (تا 0.001 میلی گرم بر میلی لیتر) معرفی می شوند.
برای اطمینان از تراکم لازم متوسط، آگار آگار، که از جلبک های دریایی به دست می آید. این یک جزء مناسب و ضروری از رسانه ها است، زیرا از طریق باکتری ها به عنوان یک بستر رشد مصرف نمی شود. تشکیل یک ژل در آب، آن را در دمای نزدیک به 100 درجه سانتیگراد ذوب می شود و ضخیم در دمای 40 درجه سانتیگراد است. منبع ژلاتین بسترهای غنی از کلاژن است. در میان آنها، غضروف، تاندون ها، استخوان ها و غیره. ژل، که به عنوان یک نتیجه از استفاده از ژلاتین به دست می آید، ذوب در دمای نزدیک به 32-34 درجه سانتیگراد و یخ زده در دمای 28 درجه سانتیگراد است. با این حال، میکروارگانیسم های متعدد قادر به تقسیم ژلاتین هستند، زیرا استفاده از دومی به عنوان پرکننده متوسط \u200b\u200bنامناسب است. اغلب، چنین محیطی با ژلاتین برای تعیین خواص پروتئولیتیک باکتری استفاده می شود.
تولید رسانه های تغذیه ای یک فرایند پیچیده پویا است که نیاز به توجه باکتریولوژی دارد. این فرآیند شامل چندین مرحله اصلی است. در ابتدا، اجزای خشک مایع لازم به آب مقطر اضافه می شوند، به طور کامل مخلوط می شوند، زمانی که گرم می شوند، حل می شوند. باید یک pH محيطي نصب شود، كه با استفاده از مقادير يكنوتري يا شاخص هاي شاخصي تعيين شده است. لازم به ذکر است که پس از عقیم سازی، واکنش متوسط \u200b\u200bبا 0.2 کاهش می یابد. رسانه هایی که حاوی آگار هستند، از طریق یک فیلتر پنبه گازی در شرایط داغ، رسانه های مایع - از طریق فیلترهای کاغذ فیلتر می شوند. اگر نیاز به آن وجود داشته باشد، آنها با بارش یا استفاده از یک تخم مرغ مرغ یا پروتئین سرم، آنها را به صورت پراکنده می کنند. رسانه ها در تشک های مخصوص، فلاسک ها، ویال ها و بسته های پلاستیکی کلبه با کلاه های کاغذی بسته می شوند. بسته به ترکیب متوسط، رژیم های استریلیزاسیون مختلف استفاده می شود. بله، رسانه هایی که حاوی کربوهیدرات ها هستند، ژلاتین در اتوکلاو به مدت 15 دقیقه در دمای 112 درجه سانتیگراد یا یک جفت مایع در دمای 100 درجه سانتیگراد تقسیم می شود. چهارشنبه بدون کربوهیدرات می تواند در یک اتوکلاو در 115-120 درجه سانتیگراد به مدت 20 دقیقه استریل شود. اگر ترکیب شامل اجزای ناپایدار به درجه حرارت، مانند پروتئین بومی، سرم، اوره، پس از آن آنها از طریق فیلترهای باکتریایی استریل شده یا فیلتر می شوند یا از آنها آماده می شوند که در محیط استریل آماده شوند. کنترل ناباروری رسانه ها با تغییر آنها در ترموستات چند روز در دمای 37 درجه سانتیگراد انجام می شود.
ما نمونه هایی از ساخت برخی از رسانه های مواد مغذی ساده را ارائه می دهیم که اغلب در عمل میکروبیولوژیکی استفاده می شود و می تواند پایه ای برای تولید پیچیده تر باشد.
آب گوشت. برای تولید آن، گوشت گاو تازه مورد استفاده قرار می گیرد، که از چربی، فاسیا، تاندون ها تمیز می شود و مانند آن، به قطعات کوچک بریده شده و از طریق چرخ گوشت عبور می کند. معده حاصل شده با آب شیرین در نسبت 1: 2 ریخته می شود، به مدت یک روز در یک مکان سرد قرار می گیرد. تزریق حاصل به مدت 30-60 دقیقه پخته شده است، به طور دوره ای از بین بردن مقیاس، و سپس دفاع از. مایع از مالت جدا شده جدا شده است، از طریق کاغذ فیلتر یا وب فیلتر شده است و توسط آب شیرین به حجم اولیه جذب می شود و سپس به داخل ویال ها ریخته شد و به مدت 30 دقیقه به داخل بطری ها ریخته شد و به مدت 30 دقیقه در دمای 1 اتریل شده (120 درجه سانتیگراد). آب گوشتی استریل شفاف است، دارای رنگ زرد رنگ است، و در دیواره های بطری و در پایین آن رسوب پروتئین هایی را تشکیل می دهند که انعطاف پذیر هستند. بنابراین، با استفاده بعدی از محیط زیست، دوباره فیلتر می شود. واکنش متوسط \u200b\u200bفعال - 6.2.
گوشت پپتونبوليون (MPB). برای ایجاد یک MPB، 1٪ پپتون و 0.5٪ کلرید سدیم به آب گوشت اضافه می شود، آنها pH لازم را با یک راه حل 20٪ NaOH تنظیم می کنند و 30-40 دقیقه جوش می کشند، به طور مداوم هم زدن. Bullee از طریق فیلتر های کاغذی یا کتانی فیلتر می شود، به داخل ویال ها ریخته می شود، لوله های آزمایشی، واکنش فعال محیط را بررسی می کنند و به مدت 20 دقیقه در دمای 120 درجه سانتیگراد استریل می شوند.
m'aso-peptonia'agar (MPA).Agar-Agar (5-2.5٪ 2/2٪) به گوشت پپتون بوولون اضافه می شود. مخلوط حاصل شده برای حل شدن آگار آگار، فیلتر شده، pH نصب شده و به ویال ها ریخته می شود. استریلیزاسیون به مدت 20 دقیقه در دمای 120 درجه سانتیگراد انجام می شود.
محیط با خون، سرم یا آسسیت.از آنجایی که این محیط ها را نمی توان برای مدت زمان طولانی حفظ کرد، آنها بلافاصله قبل از درخواست آماده می شوند. برای انجام این کار، به نظر می رسد ذوب شده و خنک شده به 45-50 درجه سانتیگراد، 5-10٪ از خون تازه یا دیفرانسی از RAM، خرگوش یا حیوان دیگری از بین رفته است. ویال ها با آگار به طور کامل مخلوط شده و به ظروف پتری پودر می شوند، پس از کمبود فوم.
یکسان آب پنیر (5-10٪ سرم خون) یا ماهر آسسیت (25٪ مایع آسسیت) را آماده می کند.
triptychniyevar برای hottinger.Bullee از آن اقتصادی تر از دیگر محیط های گوشتی پپتون است، زیرا اجازه می دهد گوشت از یک خدمت گوشت چند بار بیشتر بولونی. این رسانه حاوی مقدار زیادی از اسیدهای آمینه است، بنابراین، بافر آن، افزایش می یابد، و به همین علت، ارزش واکنش فعال محیط پایدار تر است.
برای تولید هضم، آنها یک کیلوگرم گوشت بدون تاندون ها و چربی مصرف می کنند، به قطعات کوچک تا 1-2 سانتی متر بریده می شوند، در یک تابه با حجم دو برابر آب که جوش می شود، جوشانده و جوشانده 15-20 دقیقه، تا زمانی که گوشت خاکستری شود، که نشان دهنده پروتئین های انعقادی است. این از مایع حذف شده و از طریق چرخ گوشت منتقل می شود. در مایع که باقی می ماند، pH 8.0 نصب شده است، Mince کاهش یافته و به 40 درجه سانتیگراد خنک می شود. سپس 10٪ (به حجم مایع) غدد لنفاوی تازه اضافه کنید، از پیش ماده از بافت همبند، چربی و به طور کامل از طریق چرخ گوشت منتقل می شود. به جای غده، آماده سازی خشک پانکراتین (0.5٪) استفاده می شود. مخلوط حاصل به طور کامل تکان می خورد و pH به 7.8-8.0 تنظیم می شود. پس از 30 دقیقه، pH بررسی می شود. اگر واکنش فعال محیط به سمت اسیدی تغییر نکند، این نشان دهنده فقر آنزیم است. هنگامی که pH متوسط \u200b\u200bتثبیت می شود، مخلوط به بطری های بزرگ منتقل می شود، آنها را در 1/3 پر می کند. اضافه کردن به کلروفرم 3٪، ظروف را با شاخه های لاستیکی بسته و به شدت برای مخلوط کردن مایعات تکان می خورد. انتشار کلروفرم بخار اضافی. پس از 1-2 سال، pH رسانه دوباره توسط تنظیم آن توسط 7.4-7.6 بررسی می شود.
اضافه کردن مواد
مخلوط حاصل شده در دمای اتاق تا 16 روز باقی مانده است. در طول 3-4 روز اول، pH رسانه بررسی و تنظیم و تنظیم pH محیط زیست، و ویال ها کمتر از 3 بار در روز نیست. بعدا این روش نمی تواند انجام شود و محیط زیست را نباید غالبا نبود. 1-2 روز قبل از پایان چرخه هضم، رسانه متوقف می شود.
روشنگری مایع، که کاه و زرد را به دست می آورد، و همچنین آموزش در پایین رسوب گرد و غبار، با هضم کیفیت تکمیل شده نشان داده شده است. مایع به راحتی فیلتر شده است، آن را برای تریپتوفان با یک نمونه با آب بروم (تا 3-4 میلی لیتر فیلتراسیون 3-4 قطره را اضافه کنید آب بروم) در حضور تریپتوفان (تا 2.0-3.0 گرم در لیتر)، رنگ رسانه تغییر به صورتی بنفش. یک نیتروژن کلی تعیین می شود که به طور معمول به 11.0-12.0 گرم در لیتر و نیتروژن آمین (تا 7.0-9.0 گرم در لیتر) می رسد.
هیدرولیزات از طریق فیلتر کاغذ یا کتانی، بطری و اتوکلاو در دمای 120 درجه سانتیگراد به مدت 30 دقیقه فیلتر می شود. در این فرم، می تواند برای مدت طولانی ادامه یابد.
این برای به دست آوردن boulevonachotter استفاده می شود. برای این منظور، 800-900 میلی لیتر از آب مقطر به 100-200 میلی لیتر هیدرولیزات، 0.5 درصد کلرید سدیم و 0.2 درصد فسفات سدیم اضافه می شود. pH به 7.4-7.6 تنظیم شده است، به داخل ویال ریخته شده و 20 دقیقه در دمای 120 درجه سانتیگراد استریل می شود.
گوشت فلفل بر اساس هیدرولیزات از Woventer برای فرمولاسيون MPA معمولی آماده است.
امروز، به عنوان یک قاعده، باکتریولوژیست ها در حال تلاش برای استفاده از محیط های تغذیه ای استاندارد خشک هستند که صنعت باکتریولوژی را تولید می کنند. چنین محیطی باعث می شود که نتایج تحقیقات میکروبیولوژیک را به طور قابل توجهی بهبود بخشد و آنها را استاندارد کنیم.
برای کشت باکتری ها، رسانه های بی نظیر به طور گسترده ای مورد استفاده قرار می گیرند، که در آن بسیاری از ارگان ها به خوبی رشد می کنند، از جمله انواع بیماریزا از باکتری ها. این محیط ها شامل بسیاری از اجزای است.
کشت در رسانه های مصنوعی با استفاده از روش اتم های برچسب شده باعث می شود که باکتری ها را بیشتر از ویژگی های بیوسنتز خود جدا کنید.
برای تمایز پروتوتروپری و باکتری های Auxotrophry، به طور گسترده ای استفاده می شود محیط انتخابی.
Prototrophs در حداقل محیطی که تنها نمک ها و کربوهیدرات ها را شامل می شود، رشد می کند، زیرا آنها می توانند متابولیت را برای توسعه آنها ترکیب کنند، در حالی که آکوتروپ ها نیاز به یک محیط حاوی اسیدهای آمینه خاص، ویتامین ها و سایر مواد دارند.
بر روی رسانه های مواد مغذی ضخیم، باکتری ها به شکل و اندازه متفاوت شکل می گیرند کلنی- تجمع قابل مشاهده از میکروارگانیسم های یک گونه، که به عنوان یک نتیجه از تولید مثل از یک یا چند سلول تشکیل شده است. مستعمرات مسطح، محدب، گنبد شکل، افسرده، سطح آنها - صاف (s-form-mi)، خشن (R-forms)، خسته کننده، رگبار، لبه ها - صاف، زیتون، فیبر، دو طرفه. شکل مستعمرات نیز متنوع است: دور، گل رز، ستاره، درخت شکل. در اندازه (قطر)، کلنی ها به طور متوسط \u200b\u200b(4-5 میلی متر، متوسط \u200b\u200b(2-4 میلی متر)، کوچک (1-2 میلی متر) و کوتوله (کمتر از 1 میلی متر) تقسیم می شوند.